Что представляет собой идиопатическая крапивница
Крапивница представляет собой разновидность аллергии на раздражители. У нее есть характерные симптомы – зуд и сыпь, доставляющие сильный дискомфорт. Диагноз «идиопатическая крапивница» ставится тогда, когда затруднительно выявить первоначальную причину подобной реакции.
Большая часть диагнозов звучат таким образом. Даже при условии, что факторы, спровоцировавшие болезнь очевидны, это не означает, что они являются катализатором формирования такой формы крапивницы.
Если такая форма продолжается больше полугода, то зачастую именуется хронической либо уртикарией. Когда отсутствует раздражитель крапивница никоим образом себя не проявляет продолжительный период времени. Но если присутствует малейший аллерген либо сбой в иммунной системе процессы запустятся снова. Не определив точной причины устранить болезнь крайне сложно.
Симптомы
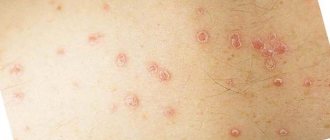
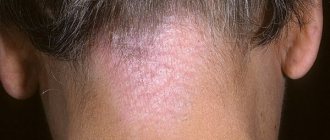
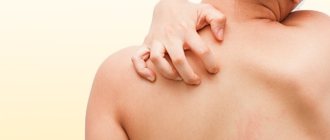
Основная симптоматика болезни — реакция кожи, которая проявляется в различной форме и степени выражения. Часто главный признак заболевания — возникновение на поверхности тела волдырей, которые усугубляются зудом. Такие волдыри обладают выраженными контурами, немного завышающимися над кожей.
Размер таких образований бывает разный: от 3-5 мм до 15 см. Эта сыпь способна покрыть всю поверхность тела, только в исключительных случаях меняя свое расположение. Идиопатическая крапивница также характеризуется рецидивами.
Симптомы не несут опасности для жизни, но если присутствуют волдыри и зуд по всему телу, то наблюдают снижение качества жизнедеятельности. Пациенты предъявляют жалобы на ухудшенный сон, появляются перепады настроения, происходит нарушение повседневной активности.
По теме
- Крапивница
Как предотвратить возникновение аллергической реакции по типу крапивницы
- Инна Викторовна Жихорева
- 28 июля 2020 г.
Волдыри либо бляшки обладают розовым оттенком, и возникают на кожном покрове спонтанно. Они появляются как на коже, так и на языке, ушах и горле. Длительность крапивницы аутоиммунной формы достигает приблизительно 2 месяца.
Основными симптомами заболевания считаются такие проявления:
- жжение кожи;
- ангионевротическая отечность;
- повышенная температура тела;
- анафилактическая реакция.
Когда анафилактические реакции крапивницы возникают на горле, то подобное приводит к появлению удушья либо отека Квинке.
Асфиксию можно встретить приблизительно у 35% от всех страдающих идиопатической формой крапивницы. Она наблюдается значительно чаще у женщин. У лиц мужского пола аутоиммунные проявления обнаруживаются намного реже.
Кроме основных симптомов болезни, пациенты предъявляют жалобы на такие признаки:
- общая вялость организма;
- возникновение тошноты и рвотный рефлекс;
- головная боль и головокружения;
- невротические расстройства;
- понос.
По теме
- Крапивница
Лучшие методы лечения генерализованной крапивницы
- Ольга Александровна Калинина
- 18 июля 2020 г.
Следует отметить, что идиопатическая форма крапивницы обладает как острой формой со свойственными симптомами, так и хронической.
Для последней свойственна мало выраженная вышеуказанная симптоматика, а длительность ее течения продолжается до 6 месяцев. Когда получилось выявить точные первопричины формирования болезни, повышается вероятность полного исцеления.
Аутоиммунная
Поражение кожи бывает изолированным – то есть, кроме волдырей, никакие симптомы не беспокоят. Также встречаются сочетанные варианты течения. Это значит наличие проявлений аутоиммунных патологий – в частности, нарушений со стороны щитовидной железы (тиреоидит). Кроме того, у больных часто обнаруживается активная инфекция Helicobacter pylori.
Аутоиммунная крапивница проявляется следующими признаками:
- Волдыри розового оттенка, иногда фарфоровые с «каемкой» по краям.
- Интенсивный зуд кожи.
- Отек, покраснение.
Сыпь может поражать значительную площадь кожных покровов.
Основные симптомы
Как правило, внешние проявления аутоиммунной крапивницы проявляются довольно ярко. Во- первых, на коже появляются небольшие водянистые волдыри. Их возникновение сопровождается сильным зудом. Во- вторых, если физический раздражитель продолжает воздействовать на пораженный участок тела, то сыпь может образовывать красные опухоли, которые имеют четкие края. Также помимо зуда иногда появляется ощущение пощипывания. В-третьих, разрушения эпидермиса могут достигнуть такой стадии, когда на месте припухлостей образуются трещины, которые впоследствии начинают кровоточить. Такие симптомы говорят о запущенной стадии хронической аллергии.
Медицинские исследования ученых показали, что крапивница развивается вследствие активации в крови веществ, которые образует хроническая инфекция. Вышеописанные факторы (холод, неправильное питание, стресс и т.д.) способны лишь усугубить положение и дать толчок развитию аллергической реакции.
Итак, хроническая крапивница в большинстве случаев развивается на фоне постоянного инфекционного заболевания в организме. У детей такие симптомы могут сигнализировать о диагнозе гельминтоз.
Диагностика заболевания
Большую трудность представляет диагностирование этого заболевания в период ремиссии. Из-за слабовыраженных симптомах довольно трудно определить наличие аллергии. Поэтому следует обращаться к врачу именно в период обострения сыпи.
Однако, возможно определить крапивницу при наличии подробных данных о силе реакции, раздражающих факторах и длительности аллергии.
Самым важным в лечебной терапии является выбор методики лечения. Если врач верно установит фактор возникновения уртикарии, то будет сделан большой шаг на пути к выздоровлению. Для этого пациенту необходимо пройти ряд проб и диагностик.
Диетическое питание
Диета изначально предполагает исключить из меню высокоаллергенные продукты. Соблюдение такого питания при идиопатической форме крапивницы довольно тяжело. Трудность состоит в том, что сам аллерген, провоцирующий повышенную чувствительность, не установлен.
И употребление какой непосредственно продукции нужно ограничить, надо выяснить совместно со специалистом. Не следует допускать, чтобы организм чувствовал нехватку различных питательных элементов, потому врач посоветует продукты, которые заменят гипоаллергенные яйца, орехи, мед и др.
Оптимальным станет ведение дневника питания, где будут отмечаться все блюда и напитки, потребляемые на протяжении суток. По прошествии времени дневник даст возможность прояснить факторы появления идиопатической крапивницы.
Идиопатическая форма
Этот вариант уртикарии регулярно становится поводом для многочисленных дискуссий между практическими врачами и исследователями. Статистические данные свидетельствуют о том, что в среднем, от 30 до 55% случаев идиопатической крапивницы принадлежат к аутоиммунному типу патологий. Что до остальных эпизодов повторяющейся кожной сыпи, причина может оставаться невыясненной годами.
Хроническая рецидивирующая крапивница характеризуется такими симптомами как:
- появление сыпи в виде розовых волдырей;
- сильный зуд кожи;
- покраснение, отек, дискомфорт.
В чем особенности этой формы крапивницы у взрослых и детей? Во-первых, волдыри можно наблюдать от 8 до 12 часов – это достаточно продолжительный срок по сравнению с «летучей» сыпью при аллергии или физической уртикарии, вызываемой холодом, теплом, давлением, вибрацией. Кроме того, зуд усиливается в ночное время суток, а область поражения кожи обширная, с наличием многочисленных чешущихся элементов.
Общая информация
Каждый из нас знает о такой аллергии, которая называется крапивницей. Однако, она составляет многочисленный список болезней, которые в качестве главного признака имеют красные высыпания на коже, сопровождающиеся зудом. Пораженная площадь тела может быть самой разной: от нескольких сантиметров, до больших участков и поражать различные части человеческого тела.
Уртикария (научное название крапивницы) может протекать в острой форме. Тогда площадь охвата довольно большая, а также присутствует невыносимый зуд и другие побочные симптомы, о которых остановимся позже. Острая форма длится не более 10 – 15 суток. Также медицине известна хроническая аллергия, которая может беспокоить пациента от нескольких недель до трех – пяти лет! Иногда может наступить ремиссия, когда все симптомы как бы пропадают, но при появлении раздражающих факторов, недуг может вернуться вновь.
Опираясь на характер покраснений, врачи разделяют рецидивирующую крапивницу (когда происходит постоянная смена вспышек и рецидивов) и перистирующую (когда на коже постоянно присутствует сыпь, новая сменяет старую).
Лечебные и профилактические методы
Лечение хронической крапивницы может занимать длительное время – до полугода. Задачей врач является составить план лечебных манипуляций, опираясь на результаты наблюдений в конкретном случае каждого больного.
Этапы лечения хронической уртикарии:
- Устанавливается и устраняется причина образования сыпи
- При наличии сильно выраженных отеков, облегчаются симптомы
- Методика лечения выбирается индивидуально, чтобы предотвратить случаи возвращения аллергии
- Составляется рекомендательный список мер для профилактики крапивницы. Сюда могут входить использование лечебных мазей, диета и избегание физических раздражителей
Лечение аутоиммунной крапивницы:
Часто эта болезнь плохо поддается лечению, из-за резистентности к обычным схемам лечения. Основное лечение направлено на модификацию образа жизни больного. Вот некоторые рекомендации врачей для предупреждения прогрессирования болезни:
- Изменение способа жизни на более здоровый, избегание повышенных физических или умственных нагрузок, полноценный ночной сон.
- Сбалансированная диета. В нее обязательно должны входить белое мясо (курица, индейка, кролик), кисломолочные продукты, овощи и фрукты, злаки. Ограничить употребление таких продуктов, как кофе, сладости, фаст-фуд, полуфабрикаты.
- Обязательный компонент лечения — отказ от вредных привычек.
- Начальный препарат для всех категорий больных — H-2 гистаминоблокатор второго поколения. Эта линия лекарств не имеет значительных побочных действий, их эффективность и безопасность доказаны серией исследований. Но получить полноценный ответ организма на эту терапию удается не всегда.
- Вторая линия лечения включает в себя антагонисты рецепторов к лейкотриену, глюкокортикостероидные гормоны, цитостатики. Эти средства применяют при выраженной резистентности болезни к препаратам первой линии.
- Как вспомогательные средства используют плазмаферез, фитотерапию, местные лекарства для снижения симптомов.
При осложнениях можно применять короткие курсы кортикостероидов в высоких дозах, так называемую болюсную или пульс-терапию. Назначают по 30 мг в сутки, на протяжении 5 дней. Чаще всего после такой терапии больным удается достичь состояние ремиссии.
Общая схема лечения, согласно рекомендациям Европейской академии аллергологии и клинической иммунологии:
- при первом обращении больного назначить антигистаминные препараты второго поколения в возрастных дозах,
- если симптомы сохраняются на протяжении двух недель и более — увеличить дневную дозу препарата (максимум — до 4 раз),
- в том случае, если симптомы сохранились, добавить к лечению антагонист лейкотриенов или цитостатик,
- при обострении патологии можно провести короткий курс стероидных гормонов.
Применение народных средств может помочь уменьшить выраженность симптомов крапивницы. Но нужно помнить, что фитотерапия не может быть единственным лекарством идиопатической крапивницы, ее используют в комплексе с медикаментами.
От зуда рекомендуют использовать зелень укропа и клевера в качестве примочек. Отвар из цветков крапивы помогает очистить кровь от токсинов и компонентов аллергена. Багульник болотный применяют как средство для ванн, помогающее заживить расчесы и воспаления.
Хроническая крапивница как проявление аутоиммунного синдрома
На протяжении многих лет хроническая крапивница (ХК) остается актуальной проблемой клинической аллергологии.
Социальная значимость патологии обусловлена ее распространенностью, длительным и упорным течением, приводящим к снижению качества жизни больных/ По данным эпидемиологических исследований, проведенных в США, хотя бы один раз на протяжении жизни крапивница наблюдается у 15–25% населения, в 25% случаев она принимает хронический характер.
Эпидемиологические исследования, проведенные в разных странах, показали, что распространенность ХК в общей популяции составляет 0,1–3%. Так, популяционные исследования, проведенные в Германии, свидетельствуют о том, что ХК страдают около 1,3% населения, причем аллергическая форма ХК встречается менее чем у 5% больных.
Большую часть ХК составляет идиопатическая форма, этиология и патогенез которой изучены недостаточно. Учитывая полиэтиологичность ХК, приходится проводить большой объем обследований, направленных на поиск причины манифестации и поддержания этого заболевания.
Различают экзогенные (физические – температурные, механические; химические – лекарственные средства, пищевые продукты) и эндогенные (патологические процессы во внутренних органах – холецистит, гастрит, панкреатит и др.) этиологические факторы.
Многие авторы считают, что ведущую роль играют инфекционные агенты (преимущественно бактериальные), при этом источником бактериальной сенсибилизации выступают чаще всего воспалительные очаги в пищеварительном тракте и гепатобилиарной системе, реже – в синусах, миндалинах, зубах, половых органах.
Дисбактериоз кишечника как одна из важных причин крапивницы оспаривается, однако исчезновение симптомов крапивницы после успешно проведенной коррекции дисбактериоза говорит само за себя.
Хронические воспалительно-инфекционные процессы в органах пищеварения и гепатобилиарной системе рассматриваются как условия, способствующие накоплению в крови и тканях биологически активных веществ без участия иммунопатологических механизмов, а роль основополагающих факторов отводится таким неинфекционным аллергенам, как пищевые, медикаментозные, пыльцевые и др.
К провоцирующим крапивницу эндогенным факторам относят и различные соматические заболевания. Давно известна высокая распространенность аутоиммунного тиреоидита у больных с ХК (преимущественно у женщин). По данным американских исследователей, функции щитовидной железы (увеличение или снижение уровня Т3, ТТГ) нарушены у 19% пациентов с ХК.
Уровень антител к тиреоглобулину повышен у 8% больных с ХК, тиреоидной пероксидазе – 5%, а повышение уровня и тех и других антител отмечено у 14% пациентов. В целом, повышенный уровень антитиреоидных антител встречается у 27% больных с ХК.
Есть все основания расценивать ХК как аутоиммунный процесс, поскольку речь идет о крапивнице при системной красной волчанке, подагре, лимфомах кожи, полицитемии, макроглобулинемии, опухолях различной локализации .
Если при тщательном исследовании пациента с ХК клинически значимых патологических изменений не обнаруживают, то крапивница считается идиопатической, и тогда традиционная терапия зачастую оказывается безуспешной.
Именно у больных с хронической идиопатической крапивницей (ХИК) был выявлен аутоиммунный генез заболевания, в основе которого лежит активация тучных клеток кожи аутоантителами класса IgG (анти-IgЕ-аутоантитела и антитела к альфа-цепи высокоаффинного рецептора IgE (FcεR1). Аллергические и аутоиммунные болезни многие исследователи относят к одной группе заболеваний: аллергические – обусловлены особенностями реагирования иммунной системы при аллергии, вследствие чего развиваются реакции гиперчувствительности при повторном контакте с антигеном, а аутоиммунные – характеризуются срывом, потерей толерантности к собственным антигенам . На первый взгляд, между этими реакциями нет ничего общего, но на самом деле они нередко являются звеньями патологического процесса, ведущего к развитию аутоиммунного синдрома.
Поскольку для аллергических реакций характерно повреждение тканей тех органов, через которые проникает аллерген, вполне естественно, что они могут сопровождаться развитием аутоиммунных реакций.
Описано образование IgG-аутоантител против рецепторов к Fc-фрагменту IgE высокой аффинности, имеющихся на мастоцитах. Связывание IgG-аутоантител с данными рецепторами ведет к дегрануляции тканевых базофилов и поддержанию хронического аутоиммунного процесса.
В дальнейшем иммунные комплексы могут откладываться в сосудах, при этом очень часто развивается васкулит.
Сходными являются также сдвиги в иммунорегуляторном звене при аллергических и аутоиммунных реакциях: угнетение СD8, повышение активности СD4, увеличение иммунорегуляторного индекса, что способствует поликлональной активации В-клеток, продукции патогенных аутоантител и развитию аутоиммунных процессов, осложняющих течение аллергических заболеваний.
О сходстве аллергических и аутоиммунных процессов свидетельствуют также реакции на лекарственные средства, поскольку вследствие системных реакций на медикаменты развиваются и аутоиммунные болезни .
Все это побудило нас к поискам простого, доступного и достаточно информативного скринингового метода для выявления признаков аутоиммунных реакций у больных с упорным течением ХК, генерализованных кожных медикаментозных реакций.
В качестве такого универсального органонеспецифического признака мы выбрали содержание антител к ДНК – нативной, термоденатурированной, формалинизированной [4, 6] методом иммуноферментного анализа (ИФА). Исследовались также содержание общего IgE в сыворотке крови методом ИФА, а также ИЛ-6, ФНО.
Обследовано 57 больных: 25 – с ХК (1-я группа), 22 – с медикаментозными кожными реакциями (2-я группа), у 10 больных отмечалась лихорадка неясного генеза (3-я группа). Среди обследованных преобладали женщины (1:3), средний возраст пациентов составил 43,7±3,6 года.
Пациентам предлагалось заполнить анкету, представленную ниже.
Анкета больного с острой и хронической рецидивирующей крапивницей и отеком Квинке1. Время начала симптомов (год(ы), месяцы, недели, дни).2. Частота и продолжительность симптомов.3. Циркадные ритмы симптомов (в ночное время, вечернее время, утренние часы и т. д.).4. Форма, размер и распространение высыпаний.
(Если на момент консультации у вас нет высыпаний, можно сфотографировать их элементы на цифровой фотоаппарат, например мобильного телефона.)5. Наличие отеков Квинке.6. Субъективные ощущения от высыпаний: боль, зуд.7. Семейный анамнез аллергических заболеваний, крапивницы у кровных родственников.8.
Наличие лекарственной, пищевой, сезонной аллергии, очагов хронической инфекции, хронических заболеваний внутренних органов (пищеварительного тракта, эндокринных и гинекологических заболеваний) и др.9. Влияние физических факторов или физической нагрузки.10.
Применение НПВС, гормональных препаратов, слабительных, ректальных свечей, ушных и глазных капель, проведение инъекций, вакцинаций и др.11. Влияние пищевых продуктов.12. Курение.13. Характер работы, наличие профессиональных вредностей.14. Ваше хобби.15. Изменение симптомов в выходные дни, в отпуске и зарубежных поездках.16.
Наличие хирургических имплантатов.17. Анамнез реакций на ужаления.18. Влияние менструального цикла.19. Эффективность противоаллергических препаратов.20. Влияние стресса.
21. Влияние крапивницы на качество жизни.
В 1-й группе причины развития ХК установить не удалось; у 13 пациентов выявлены очаги хронической инфекции (хронический тонзиллит, хронический гайморит, кариес).
Продолжительность болезни колебалась от 1,5 до 12 лет, в среднем составляла 6,6±0,4 года.
Обострение отмечалось 2–3 раза в год, высыпания персистировали в течение 10–15 дней, в отдельных случаях – до 30 дней, сопровождались чувством жжения, умеренно выраженного зуда, у 11 больных развился ангионевротический отек.
Во 2-й группе (22 пациента) высыпания на коже появились на фоне лечения антибиотиками пенициллинового ряда (аугментин, амоксиклав, оспамокс) – у 9 больных, в процессе лечения цефалоспоринами – у 3, при лечении нитрофуранами – у 4.
Прием витаминов группы В вызвал аллергический дерматит у 6 пациентов. У 5 больных констатирована мультиформная эритема, у 3 – эритродермия, у 11 – макулопапулезная экзантема, у 2 – эксфолиативный дерматит. У 4 больных отмечалась фиксированная лекарственная сыпь.
У 4 обследованных констатированы перекрестные аллергические реакции (ампициллин и цефалоспорины).
В 3-ю группу вошли 10 больных, которые были направлены в аллергологическое отделение ОКБ для уточнения причины лихорадки. У всех пациентов температура тела повышалась в вечернее время до 38–39 °С, не сопровождалась ознобом, потливостью; состояние больных оставалось удовлетворительным.
Пациенты всех трех групп были подвергнуты тщательному клиническому обследованию, включая ФГДС, УЗИ органов брюшной полости, щитовидной железы, сердца, исследование функции печени, почек, определение уровня Т3, Т4, ТТГ, консультации дерматолога, эндокринолога, гастроэнтеролога, гинеколога, уролога и т. д.
У больных 3-й группы (лихорадка неясного генеза) признаки патологии внутренних органов выявлены не были.
В 1-й и 2-й группах констатированы аутоиммунный тиреоидит (30 и 12,5% соответственно), хронический гастрит (65,3 и 42,3% соответственно), хронический персистирующий гепатит (31,5 и 26,8% соответственно).
Артралгии отмечены у 65% больных 1-й группы и 40% – 2-й группы; миалгии – у 45% 1-й группы и 38% – 2-й группы; субфебрильная лихорадка – у 43% 1-й группы и 31% – 2-й группы;нормохромная анемия – у 10% 1-й группы и 9,3% – 2-й группы (рис. 1).
У 89% пациентов с ХК, 66% – с медикаментозными кожными реакциями и 6 из 8 больных с лихорадкой неясного генеза обнаружено повышение титра антител к нативной и термоденатурированной ДНК, достоверное по сравнению с контрольной группой (р
Источник: //beauty.net.ru/public/khronicheskaya_krapivnitsa_kak_proyavlenie_autoimmunnogo_sindroma_/
Методы терапии при аутоиммунной уртикарии
Сложность в лечении крапивницы, которая протекает на фоне аутоиммунных заболеваний, заключается в слабом терапевтическом эффекте от применения антигистаминных средств. Поэтому, если их применение на первом этапе не приносит желаемого результата, то рекомендуется подключать гормональные медикаменты, такие, как Преднизолон, Дексаметазон.
Ввиду того, что препараты, содержащие глюкокортикостероиды, имеют много противопоказаний и побочных эффектов, их нужно принимать только по назначению врача, не превышая дозировку и кратность приема.
Кроме того, в тяжелых случаях аутоиммунной крапивницы используются такие методы лечения:
- плазмаферез – забор крови с целью очистки ее от токсичных компонентов и последующее возвращение;
- внутривенное введение иммуноглобулина для создания «пассивного» иммунитета;
- пероральный прием Циклоспорина – мощного иммунодипрессанта, позволяющего быстро устранить симптомы крапивницы.
Ускорить выздоровление помогут народные методы лечения: ванночки с крапивой, чередой и ромашкой, компрессы из сырого картофеля, аппликации с овсяными хлопьями. Чтобы не вызвать «обратный эффект» и не усугубить состояние пациента, применение домашних средств нужно согласовывать с лечащим врачом.
Что такое аит щитовидки, признаки и методы лечения
Щитовидная железа – это один из самых восприимчивых органов к агрессивному воздействию окружающей среды. Кроме этого, на щитовидку не самое благоприятное влияние порой оказывают внутренние процессы организма. В связи с этим, нередко встречаются заболевания щитовидной железы, которые могут нести прямую угрозу жизни человека. К числу таких болезней относится АИТ щитовидной железы (аутоиммунный тиреоидит).
АИТ
АИТ – это достаточно распространенная патология. Она чаще всего наступает:
- у женщин 45-60 лет – это объясняется пагубным влиянием эстрогенов на клетки лимфоидной системы и Х-хромосомными аномалиями;
- гораздо реже встречаются случаи обнаружения патологии у беременных женщин;
- после искусственного прерывания беременности и естественных родов;
- у женщин в период климакса;
- в подростковом возрасте.
В случаях, когда поражение железы не слишком большое, болезнь долгое время может протекать бессимптомно. Если же организм дает мощный иммунный отклик, то начинается разрушение фолликулов и все становится очевидным. Орган стремительно увеличивается, это обусловлено оседанием лимфоцитов на месте поврежденных структур железы. Такое аномальное разрастание тканей влечет за собой сбои в работе щитовидной железы: появляются гормональные нарушения.
Причины
На возникновение и развитие заболевания влияет целый ряд факторов, среди которых:
- частое пребывание в состоянии стресса и общее эмоциональное перенапряжение;
- избыточная концентрация йода в организме, либо, наоборот, дефицит этого элемента;
- присутствие каких-либо заболеваний эндокринной системы;
- самовольный и неправильный прием противовирусных лекарственных средств;
- пагубное влияние неблагоприятной окружающей среды;
- отсутствие правильного полноценного питания;
- подверженность радиационному облучению;
- тяжелые инфекционные или вирусные заболевания;
- наследственная предрасположенность. Этот фактор оказывает влияние в 25-30% всех случаев.
Классификация
- Хронический АИТ – на возникновение этой формы, как раз, и влияет наследственность. Развитию этой формы заболевания всегда предшествует снижение выработки гормонов – гипотиреозом.
- Послеродовой аутоиммунный тиреоидит встречается нередко из-за снижения иммунитета женщины в период вынашивания ребенка и резкой его активизации после родов. В ходе этого усиленного функционирования иммунной системы могут вырабатываться антитела в избыточном количестве. Из-за чего и будет происходить разрушение клеток органов. Особенно осторожной после родов нужно быть женщине, которая имеет плохую наследственность в этом плане.
- Цитокин-индуцированный АИТ развивается вследствие приема медицинских препаратов на основе интерферона, а так же средств, используемых при лечении гепатита С и болезней системы кроветворения.
- Безболевый аутоиммунный тиреоидит до сих пор не имеет установленных причин.
Помимо основной классификации, у данного заболевания имеются формы:
- Гипертрофическая форма тиреоидита характерна значительным увеличением размера щитовидной железы. Клиническая картина при этом имеет определенное сходство с симптоматикой гипертиреоза.
- Атрофическая форма – это снижение синтеза тиреоидных гормонов. Размеры железы и в этом случае не будут соответствовать норме – происходит постепенное ее уменьшение.
Однако, несмотря на форму, выраженность и характер тиреоидита, щитовидка продолжает выполнять свои функции. Ее работу можно классифицировать следующим образом:
- Гипотиреоидный тип работы, когда выработка гормонов в организме значительно снижена.
- Эутиреоидный тип характерен стабильным гормональным фоном.
- Гипертиреоидный – этому типу свойственна повышенная выработка гормонов.
Симптомы
Определить АИТ легче по прошествии тиреотоксической фазы, которая может продолжаться от трех месяцев до полугода. Поэтому, ближе к концу этого срока, пациент чувствует следующие изменения:
- устойчивое повышение температуры тела, не превышающее 37,5 градусов. Более высокое повышение говорит о стремительном развитии болезни;
- частые перепады настроения;
- излишне сильные сердечные сокращения;
- дрожь в теле;
- сильная потливость;
- болезненность в суставах и бессонница – следствием этих проявлений становится общая слабость.
В ходе прогрессирования аутоиммунного тиреоидита симптоматика усугубляется и приобретает еще более выраженный характер:
- сильная отечность лица, желтушность кожи;
- помутнение сознания, плохая концентрация внимания, периодическая или постоянная депрессивность, заторможенность реакций, мимические нарушения;
- сухость и шелушение кожных покровов, ухудшение качества ногтей и волос;
- ухудшение или полная потеря аппетита;
- повышение массы тела – либо резкий скачок, либо постепенное стабильное увеличение;
- болезненные менструации, снижение либидо, бесплодие. Очень многих пациенток волнует вопрос – можно ли забеременеть при аутоиммунном тиреоидите. В том случае, если болезнь зашла слишком далеко, и развилось бесплодие, зачатие становится невозможным;
- снижение частоты сердечных сокращений, риск развития сердечной недостаточности;
- понижение температуры тела, озноб;
- сиплость голоса, расстройства слуха;
- увеличение или уменьшение размеров щитовидки;
- дискомфорт в области шеи, особенно в период ночного сна.
Диагностика
Он соберет семейный анамнез пациента, проведет визуальный осмотр с пальпацией щитовидки, назначит дополнительные методы исследования и укажет, какие анализы сдавать. Существуют определенные критерии, на которые доктор ориентируется при постановке диагноза:
- Увеличения размера щитовидки более 18 мм и 25 мм у женщин и мужчин соответственно.
- Появление антител и их высокий титр к тиреоидным гормонам.
- Нахождение уровня гормонов Т3 и Т4 вне пределов нормы (причем, как ниже границ нормы, так и выше).
Какие анализы сдавать при подозрении на заболевание
Диагностические мероприятия по выявлению АИТ подразумевают:
- Общий анализ крови проводится для установления уровня лимфоцитов.
- Иммунограмма – для обнаружения наличия антител к тиреоидным гормонам.
- Анализ крови на Т3, Т4, ТТГ. По их концентрации и соотношению врач определяет степень и стадию заболевания.
- Ультразвуковое исследование щитовидки – один из самых важных методов диагностики, с его помощью можно определить размеры органа и то, насколько далеко зашли изменения его структуры.
- Биопсия тонкоигольным способом позволяет точно определить наличие лимфоцитов. Как правило, это исследование показано в случаях подозрения на перерождение доброкачественных узловых образований в злокачественные. Самое опасное – это когда в тканях образуются опухоли.
- Сцинтиграфия – это высокоинформативный метод, позволяющий получить двумерное изображения пораженного органа путем введения в организм радиоактивных изотопов.
По совокупности данных врач определит эхо-структуру железы, ее форму и размер, соотношение долей щитовидки и форму ее перешейка.
Лечение
Основными преимуществами таких препаратов является то, что они не имеют противопоказаний даже при беременности, грудном вскармливании, не имеют побочных действий и не способствуют повышению массы тела.
Данные средства нельзя принимать в совокупности с другими медикаментами, их принимают всегда исключительно на голодный желудок за 30 минут до еды и запивают большим количеством воды. Все прочие лекарства можно принимать не ранее, чем спустя 4 часа после приема левотироксина.
Наилучшими средствами этой группы являются Эутирокс и L-тироксин. Несмотря на существующие аналоги, лучшим вариантом будут именно эти два препарата. Их действие будет наиболее продолжительным. Переход на аналоги потребует консультации с врачом для коррекции дозировки и сдачи анализов крови каждые 2-3 месяца на уровень ТТГ.
Питание при АИТ
Правильно питание при аутоиммунном тиреоидите – это залог быстрого и успешного выздоровления. Меню на неделю должно быть составлено таким образом, чтобы в него обязательно входили:
- достаточное количество кисломолочных продуктов, это очень важно для нормализации работы кишечника;
- кокосовое масло;
- большое количество овощей и фруктов в свежем виде;
- нежирное мясо и бульоны из него;
- любая рыба, морепродукты, морская капуста;
- пророщенные злаки.
Все вышеперечисленные продукты положительно влияют как на саму щитовидную железу, так и на работу иммунной системы в целом.
Если в организме наблюдается избыток йода, из рациона исключаются продукты с большим его содержанием.
Определение крапивницы
Крапивница или уртикария (от латинского слова «urtica» — волдырь) – заболевание аллергического характера, с которым знакомо около 20% населения земного шара. Чаще всего болеют женщины от 20 до 45 лет, а также дети раннего возраста.
Спровоцировать появление на коже папулезных высыпаний, сопровождающихся сильным зудом и жжением, может непосредственный контакт с такими раздражителями:
- пыльца растений;
- пищевые продукты;
- средства бытовой химии;
- одежда из синтетических материалов;
- шерсть и выделения домашних животных;
- укусы насекомых;
- бытовая пыль;
- лекарственные препараты.
В некоторых случаях вызвать симптомы крапивницы могут хронические заболевания желудочно-кишечного тракта, эндокринной или центральной нервной системы. Если крапивница проявляется на фоне таких болезней, как системная волчанка, ревматоидный артрит и других, то врачи говорят об аутоиммунной уртикарии.
Причины
Идиопатическая крапивница отличается от аллергической тем, что установить истинные причины формирования болезни невозможно. Хроническая форма бывает самостоятельным заболеванием либо проявлением симптоматики прочих. Аллерген является только катализатором, который провоцирует сыпь.
По теме
- Крапивница
Чем грозит механическая крапивница
- Инна Викторовна Жихорева
- 17 августа 2020 г.
Такие проявления бывают реакцией организма на следующие болезни:
- почечные заболевания;
- диабет;
- нарушения в метаболизме;
- вирусные болезни;
- артрит;
- красная волчанка;
- онкологические процессы;
- иммунные патологии;
- заболевания желудочно-кишечного тракта.
К аллергенам, которые провоцируют обострение крапивницы, относят:
- Продукты питания. Рыба, яйца, орехи, бобы, цитрусы, томаты, копчености, шоколадные изделия, алкогольные напитки. У пациентов с пищевой сенсибилизацией – пища, которая имеет перекрестные свойства с пыльцой.
- Медикаментозные средства. Антибиотики, опиаты, витамины, содержащие йод.
- Бактерии. Гельминты и др.
- Яд и укусы насекомых. Пчелы, комары, москиты.
- Физические причины. Температура, давление, вибрация, напряжение.
- Психические. Стрессовые ситуации.
- Различные болезни. Заболевания щитовидки и пищеварения, инфекционные поражения.
Более того, часто идиопатическую форму крапивницы обнаруживают у пациентов с алкогольным отравлением либо наркотическим опьянением, во время нарушенных процессов обмена и разного рода инфекционных поражений. Наблюдают также ситуации появления высыпаний, которые сопряжены с болезнями десен и зубов.
У врачей есть мнение, что подобная форма заболевания способная вызвать лейкемию, миелому и лимфому. Начальная симптоматика крапивницы говорит о том, что организм производит антитела, стремящиеся к разрушению собственной иммунной системы.
Непосредственно это должно вызвать настороженность у больных в процессе возникновения высыпаний на поверхности кожи и обратиться к специалисту. Вовремя проведенная терапия существенно понижает вероятность неблагоприятных последствий.
Первая помощь при крапивнице
При появлении первых признаков уртикарии: покраснение кожи, отечность, волдыри нужно как можно быстрее оказать пациенту неотложную помощь. Она заключается в следующем:
- дать антигистаминный препарат: Супрастин, Тавегил, Диазолин, Цетрин, Зиртек, Кларитин;
- нанести на места появления сыпи мази Псило-бальзам, Фенистил-гель, цинковую мазь;
- приложить на очаги поражения содовый компресс (1 столовая ложка питьевой соды на 100 мл воды);
- для прекращения интоксикации организма дать энтеросорбент: активированный уголь, Сорбекс, Энтеросгель.
При необходимости проводят промывание желудка или клизмирование. Если клинические проявления не исчезают, а усугубляются, необходимо немедленно вызывать скорую помощь и госпитализировать больного в отделение интенсивной терапии.
Симптомы аутоиммунной крапивницы
Проявления идиопатической крапивницы ничем не отличаются от хронического течения аллергического ее варианта. Больные жалуются на высыпания на коже уртикарного характера, отмечают их тенденцию к сливанию. Провоцировать ухудшение состояния или новый рецидив болезни могут пищевые, инсектные, бытовые, химические, физические или психогенные факторы.
Для пациентов с тяжелым течением крапивницы характерна резистентность к традиционным схемам терапии, торпидность и изменчивость симптомов. При обострениях может наблюдаться общая слабость, сниженная толерантность к физическим нагрузкам, дисфункция пищевого тракта.
Системные признаки
Это проявления общего характера, отражающие вовлечение в неблагоприятный процесс разных функциональных систем организма. Они сопровождают возникновение сыпи – обычно и манифестируют, и исчезают одновременно с зудящими волдырями. Среди симптомов крапивницы у взрослых при идиопатической, в том числе аутоиммунной форме можно назвать такие как:
- общая слабость;
- головная боль;
- озноб;
- лихорадка;
- тошнота;
- рвота;
- спазмы в животе;
- боль в суставах;
- диарея.
Не всегда можно наблюдать сразу все признаки. В большинстве случаев доминирует слабость в сочетании с лихорадкой. Пищеварительные расстройства более характерны для аллергической формы крапивницы.
Этапы развития сыпи
Как было сказано ранее, успешный результат лечения зависит от правильного определения факторов развития крапивницы, причинах ее появления.
Рассмотрим основной порядок появления сыпи:
- Воспалительный процесс зарождается чаще всего в органах ЖКТ, реже в зубах, носоглотке и половой системе. Этот очаг воспаления служит прародителем биологически активных микроорганизмов, усиливающих чувствительность организма к разным внешним факторам и выделяющимся нейроактивным веществам.
- Когда раздражающий элемент (лекарства, солнечные лучи и др) начинает активно воздействовать на человека, происходит выделение тучными клетками соединительной ткани гистамина, вызывающей появление сыпи на коже.
Доказано, что в некоторых случаях таким раздражающим фактором могут быть красители или консерванты в составе продуктов питания. Поэтому первым пунктом в рекомендациях врача для больных хронической крапивницей выступает исключение ненатуральных продуктов.
Еще в группе риска стоят такие вкусности как цитрус, малина, клубника, какао и десерты на основе шоколада.
Среди лекарственных препаратов возбудителями крапивницы выступают нефедилин, нестероиды противовоспалительной группы и широкий ряд антибиотиков. Самые агрессивные среди всех нестероиды, так как сами по себе повышаю риск появления аллергии, а также могут привести к спазму бронхов.
Помимо сыпи, страдающий аллергией может испытывать усталость, головные боли, незначительное повышение температуры, а также тошноту и плохой сон.
Появление аутоиммунной крапивницы может быть спровоцировано сбоями в иммунных реакциях организма. Протекание болезни проходит по аллергическому, либо по псевдоаллергическому типу.
- Аллергическому типу характерно разрушение тканей кожи под воздействием тучных клеток, которое образуется организме путем выработки антител. Чем интенсивнее воздействие раздражающего фактора, тем больше выражен отек тканей. После исчезновения сыпи необходимо снова воздействовать на кожу, дабы понять, остались ли еще в организме антитела. Если реакция возобновляется, необходимо продолжить лечение;
- Псевдоаллергическая форма отличается тем, что раздражающий фактор действует прямо на клеточную мембрану, разрушая ее прежнюю форму и освобождая гистамин. Важно, что на тяжесть заболевания это не влияет.
Трехступенчатая система диагностики аутоиммунной крапивницы
- Стадия уточнения анамнеза, сбора сведений для заполнения истории болезни и сбор первичных проб. К таким относятся: скрининг на наличие врожденной атопии (другими словами наследственная аллергия на шерсть, растения, пыль и т.п.
); тест на наличие внешних физических факторов; биопсия кожи (при необходимости); иммуннофлюоресцентный анализ на наличие иммуноглобулинов в организме. - Стадия определения причин активации аллергии, а также определение типа: хроническая или единичная;
- Стадия пищевых проб. Цель данного этапа – исключение аллергической реакции на компоненты, входящие в состав продуктов.
Для таких целей применяют двухступенчатую диету.
Необходимо отметить, что иногда доктору не удается выявить причины раздражения. В таких случаях его относят к идеопатической крапивнице.
Диагностика
Необходимо обратиться к терапевту, который даст направление к дерматологу или аллергологу.
Специалист назначит следующие тесты:
- Общий анализ крови (расширенный профиль).
- Клинический анализ крови (из пальца).
- Анализ крови на сифилис, ВИЧ, гепатит В и С.
- Общий анализ мочи.
- Анализ на гормоны щитовидной железы.
- Тест на антинуклеарные антитела (для диагностики системной красной волчанки).
После того, как будет поставлен диагноз «аутоиммунная крапивница», целью пациента и врача станет поиск наилучшей комбинации лекарств, чтобы уменьшить частоту вспышек.
Очень часто аутоиммунная крапивница переходит в хроническое состояние, а затем в стадию ремиссии, и, скорее всего, специалист назначит курс лечения антигистаминными препаратами периодами через каждые 6 месяцев.
Устранение фоновых патологий
Это важный этап терапии, поскольку заболевания пищеварительной и эндокринной системы, аутоиммунные синдромы могут как способствовать развитию уртикарии, так и утяжелять ее течение. Поэтому необходимо выявить патологии, которыми страдает больной, и подобрать адекватную схему терапии. Как лечить крапивницу? Практикуются разные подходы:
- борьба с инфекцией Helicobacter pylori («Де-Нол», «Кларитромицин», «Метронидазол», «Омез»);
- коррекция дисфункции щитовидной железы («L-тироксин»);
- устранение синдрома дисбактериоза кишечника («Лацидофил», «Хилак-форте», «Йогурт»).
Это лишь несколько общих примеров – схема терапии формируется для каждого больного индивидуально. Осуществление лечебных мероприятий может занять от двух-трех недель до месяцев, поэтому результаты в отношении яркости симптомов крапивницы будут видны не сразу.
Все об идиопатической и аутоиммунной форме крапивницы
Крапивница – одно из самых известных кожных заболеваний. Ее характерным признаком является появление зудящих волдырей. Во многих случаях их возникновение связано с аллергией, но это не единственная причина.
Дети и взрослые могут переносить и другие формы патологии. Так, вероятна хроническая идиопатическая крапивница (ХИК) или болезнь, обусловленная аутоиммунными процессами.
Давайте узнаем, почему развиваются нарушения и как справиться с симптомами.
статьи
Что такое идиопатическая крапивница?
Это вариант течения заболевания кожи, при котором причина (этиология) развития сыпи не обнаруживается, однако зудящие волдыри возникают регулярно с разными интервалами времени на протяжении 6 недель и более. Такой процесс считается хроническим; он также обозначается термином «спонтанная крапивница». Еще один синоним – уртикария.
Постоянные обострения реакции (рецидивы) причиняют немалый дискомфорт и снижают качество жизни больного, но справиться с ними трудно, поскольку нет «точки приложения» для целенаправленных терапевтических мероприятий.
Среди крапивниц, протекающих длительно, доля идиопатической формы – до 80% случаев, что отражает серьезность и масштаб проблемы.
Спонтанное возникновение сыпи и отсутствие возможности определить спектр конкретных провоцирующих факторов (триггеров) реакции затрудняет профилактику повторных обострений и контроль течения болезни.
Аутоиммунная форма
Под этим определением понимают особую форму уртикарии, при которой в крови пациента присутствуют специфические комплексы – антитела, или иммуноглобулины (Ig).
Для их обозначения используется приставка «ауто». Конечно, подобные образования участвуют и в механизме развития аллергических реакций.
Но в данном случае их активность направлена не против чужеродных веществ, а в отношении собственных структур организма.
Аутоиммунная крапивница может классифицироваться как вариант идиопатической формы болезни.
Это не считается ошибкой – сочетанное определение можно встретить и в медицинской литературе, и в публикациях специалистов. Но между заболеваниями все же существует различие, так как понятие «аутоиммунный» уточняет генез нарушений, и о неустановленной этиологии неблагоприятного процесса речь уже не идет.
Мишенью для аутоантител являются как сложные комплексы, располагающиеся на поверхности клеток – IgE-рецепторы, так и иммуноглобулины класса Е. В результате патологических преобразований происходит высвобождение активного вещества, отвечающего за симптомы крапивницы – гистамина.
Причины
Хроническая крапивница характеризуется рецидивирующим течением – с яркими проявлениями и периодами ремиссии, то есть стихания симптомов; она объединяет все варианты заболеваний с зудящей сыпью, наличие постоянных обострений при которых продолжается дольше 6 недель. Но почему же они развиваются?
Можно назвать такие вероятные причины хронической крапивницы как:
- Инфекции (вирусные, бактериальные, грибковые).
- Эндокринные патологии (гипертиреоз, сахарный диабет, дисфункция яичников).
- Заболевания пищеварительной системы (в том числе сопровождающиеся синдромом дисбактериоза кишечника).
- Массивный прием медикаментов, сывороточная болезнь.
- Аутоиммунные патологии (системная красная волчанка, склеродермия).
- Новообразования.
- Употребление с пищей красителей, консервантов, ароматизаторов.
Причиной аутоиммунной крапивницы, кроме перечисленных в перечне выше факторов, является наличие генетической предрасположенности, создающей предпосылки к образованию повреждающих антител.
Симптомы
Реакция проявляется остро, однако признаки поражения кожи сохраняются достаточно долго (иногда более 10-12 часов) и способны регулярно рецидивировать на протяжении месяцев и лет. Зарегистрированы случаи, когда больные годами страдают крапивницей, причину которой уточнить не удается.
Идиопатическая форма
Этот вариант уртикарии регулярно становится поводом для многочисленных дискуссий между практическими врачами и исследователями. Статистические данные свидетельствуют о том, что в среднем, от 30 до 55% случаев идиопатической крапивницы принадлежат к аутоиммунному типу патологий. Что до остальных эпизодов повторяющейся кожной сыпи, причина может оставаться невыясненной годами.
//www.youtube.com/watch?v=lWNJ41FVDCY
Хроническая рецидивирующая крапивница характеризуется такими симптомами как:
- появление сыпи в виде розовых волдырей;
- сильный зуд кожи;
- покраснение, отек, дискомфорт.
В чем особенности этой формы крапивницы у взрослых и детей? Во-первых, волдыри можно наблюдать от 8 до 12 часов – это достаточно продолжительный срок по сравнению с «летучей» сыпью при аллергии или физической уртикарии, вызываемой холодом, теплом, давлением, вибрацией. Кроме того, зуд усиливается в ночное время суток, а область поражения кожи обширная, с наличием многочисленных чешущихся элементов.
Аутоиммунная
Поражение кожи бывает изолированным – то есть, кроме волдырей, никакие симптомы не беспокоят. Также встречаются сочетанные варианты течения. Это значит наличие проявлений аутоиммунных патологий – в частности, нарушений со стороны щитовидной железы (тиреоидит). Кроме того, у больных часто обнаруживается активная инфекция Helicobacter pylori.
Аутоиммунная крапивница проявляется следующими признаками:
- Волдыри розового оттенка, иногда фарфоровые с «каемкой» по краям.
- Интенсивный зуд кожи.
- Отек, покраснение.
Сыпь может поражать значительную площадь кожных покровов.
Системные признаки
Это проявления общего характера, отражающие вовлечение в неблагоприятный процесс разных функциональных систем организма. Они сопровождают возникновение сыпи – обычно и манифестируют, и исчезают одновременно с зудящими волдырями. Среди симптомов крапивницы у взрослых при идиопатической, в том числе аутоиммунной форме можно назвать такие как:
- общая слабость;
- головная боль;
- озноб;
- лихорадка;
- тошнота;
- рвота;
- спазмы в животе;
- боль в суставах;
- диарея.
Не всегда можно наблюдать сразу все признаки. В большинстве случаев доминирует слабость в сочетании с лихорадкой. Пищеварительные расстройства более характерны для аллергической формы крапивницы.
Диагностика
Складывается из нескольких этапов:
- Опрос и осмотр пациента.
- Использование лабораторных и инструментальных методов.
- Проведение кожных тестов.
Если у пациента подозревают хроническую крапивницу, нужно приложить все усилия для поиска истинной причины появления сыпи. С этой целью используют разные исследования:
- анализ крови для обнаружения маркеров чувствительности к аллергенам – пище, пылевым клещам, лекарствам, химикатам, шерсти животных;
- определение гемоглобина, эритроцитов, биохимических параметров, подсчет лейкоцитарной формулы;
- посев отделяемого из хронических очагов воспаления для идентификации возбудителей;
- кожные пробы с потенциальными аллергенами;
- анализ кала на яйца гельминтов;
- поиск маркеров дисбактериоза кишечника;
- исследование функции щитовидной железы;
- поиск аутоантител;
- обнаружение инфекции Helicobacter pylori.
Если на обсуждение выносится диагноз «аутоиммунная крапивница», программа обследования обязательно включает, помимо лабораторных методов, уже описанных в перечне, провокационную пробу с собственной сывороткой крови пациента.
Для ее проведения выполняют забор биологического материала из вены, обрабатывают его должным образом и подготовленную жидкую среду вводят посредством внутрикожной инъекции в область внутренней поверхности предплечья.
Результат оценивают через 30 минут: наличие волдыря, покраснения и зуда означает положительную реакцию.
За 48 часов до постановки пробы следует прекратить прием антигистаминных препаратов.
Эти медикаменты могут влиять на качество результатов диагностики.
Лечение
Пациентов курирует терапевт, при необходимости привлекаются узкопрофильные врачи: эндокринолог, иммунолог, ревматолог, инфекционист.
Лечение хронической крапивницы проводят в амбулаторных или стационарных условиях: в первом случае речь идет о легком эпизоде, человек продолжает обычную жизнь и, когда это требуется, посещает поликлинику, во втором, при тяжелых симптомах – госпитализируется в отделение больницы.
Вылечить крапивницу идиопатического генеза трудно, поскольку нужно сначала установить причину ее развития – но можно перевести пациента в состояние стойкой ремиссии (отсутствия симптомов).
Элиминация
Это прекращение контакта с факторами, запускающими реакцию чувствительности и обусловливающими появление зудящей сыпи. Чтобы выявить их, используются ресурсы лабораторной и инструментальной диагностики. До момента идентификации триггеров лечение идиопатической крапивницы с помощью элиминации включает:
- Осторожность в использовании фармакологических препаратов (в частности, отказ от самолечения антибиотиками).
- Коррекция рациона – исключение из меню опасных добавок (красителей, консервантов) и продуктов с высоким аллергенпровоцирующим потенциалом: цитрусовых, грибов, орехов.
- Регулярная влажная уборка пыли.
- Избегание контакта с агрессивными химикатами (в том числе для бытовых целей).
Элиминационные мероприятия являются основой терапии любой формы крапивницы и соблюдаются постоянно, даже вне обострения реакции.
Устранение фоновых патологий
Это важный этап терапии, поскольку заболевания пищеварительной и эндокринной системы, аутоиммунные синдромы могут как способствовать развитию уртикарии, так и утяжелять ее течение. Поэтому необходимо выявить патологии, которыми страдает больной, и подобрать адекватную схему терапии. Как лечить крапивницу? Практикуются разные подходы:
- борьба с инфекцией Helicobacter pylori («Де-Нол», «Кларитромицин», «Метронидазол», «Омез»);
- коррекция дисфункции щитовидной железы («L-тироксин»);
- устранение синдрома дисбактериоза кишечника («Лацидофил», «Хилак-форте», «Йогурт»).
Это лишь несколько общих примеров – схема терапии формируется для каждого больного индивидуально. Осуществление лечебных мероприятий может занять от двух-трех недель до месяцев, поэтому результаты в отношении яркости симптомов крапивницы будут видны не сразу.
Медикаментозная терапия
Рекомендуется для улучшения состояния при обострении реакции кожной чувствительности. Лечение при идиопатической крапивнице может проводиться с помощью разных препаратов:
- Антигистаминные («Цетрин», «Зиртек», «Алердез», «Трексил Нео»).
- Глюкокортикостероиды («Преднизолон», «Дексаметазон»).
- Антагонисты лейкотриеновых рецепторов («Монтелукаст», «Сингуляр»).
Лечение аутоиммунной крапивницы требует обязательного приема глюкокортикостероидов. Если при других формах уртикарий эти препараты используются, как правило, только эпизодически для неотложной помощи, в данном случае они представляют собой основу терапии.
Их применение обосновано хорошим клиническим ответом и высокой результативностью, тогда как антигистаминные средства нередко оказываются малоэффективными.
В тяжелых случаях показаны дополнительные методы: плазмаферез, внутривенное введение иммуноглобулина и использование циклоспорина-А.
Не пытайтесь самостоятельно начать прием глюкокортикостероидов – это может привести к колебаниям веса, проблемам с желудком и ряду иных побочных эффектов.
Назначение медикаментов этой группы требует постоянного контроля врача. У них есть противопоказания; наращивать и снижать дозу следует постепенно, в соответствии с динамикой клинической картины.
Татьяна Торсунова
Источники: medscape.com, mdlinx.com, health.harvard.edu.
Читайте далее
Папулезная крапивница
Все о папулезной крапивнице: причины, симптомы, лечение.
Аллергическая
Аллергическая крапивница и дисбактериоз, диагностика и признаки.
Хроническая крапивница
Что такое хроническая крапивница, ее виды и способы лечения.
Контактная
От чего возникает контактная крапивница и как от нее избавиться.
Источник: //roddom32.ru/krapivnitsa/autoimmunnaya.html
Формы аутоиммунной крапивницы
Крапивница, как и другие дерматологические заболевания, может протекать в острой или хронической форме. Различия между ними состоят в следующем:
- при остром течении симптомы заболевания появляются внезапно и развиваются стремительно в течение короткого периода времени. Как правило, признаки заболевания исчезают через 5-7 дней;
- хроническая форма может проявляться на протяжении нескольких месяцев и даже лет. В некоторых случаях симптомы крапивницы у человека возникают периодически в течение всей жизни. Длительность ремиссии зависит от наличия провоцирующих факторов и возможности повторного контакта с аллергеном.
Аутоиммунная крапивница, развиваясь на фоне нарушений в работе иммунной системы, всегда носит хронический характер и подразделяется на такие виды:
- рецидивирующая, когда ремиссии сменяются обострениями;
- персистирующая, при которой сыпь на теле «обновляется» и присутствует постоянно.
Часто именно обращение пациента к дерматологу с жалобами на крапивницу позволяет диагностировать у него аутоиммунное заболевание. Поэтому при обнаружении симптомов нужно обязательно записаться на консультацию к врачу.
Разбираемся с аутоиммунной крапивницей. Почему появляется и как лечить?
Время чтения: 4 мин.
Схожесть симптомов с реакцией на ожог крапивы дала название одному из самых известных дерматологических заболеваний – крапивнице. Из всех разновидностей болезни наиболее распространенной является аутоиммунная крапивница, связанная с нарушениями в функционировании иммунной системы человека и снижением защитных сил организма.
Подробно о заболевании информация в статье от нашего эксперта.
Определение крапивницы
Крапивница или уртикария (от латинского слова «urtica» — волдырь) – заболевание аллергического характера, с которым знакомо около 20% населения земного шара. Чаще всего болеют женщины от 20 до 45 лет, а также дети раннего возраста.
Спровоцировать появление на коже папулезных высыпаний, сопровождающихся сильным зудом и жжением, может непосредственный контакт с такими раздражителями:
- пыльца растений;
- пищевые продукты;
- средства бытовой химии;
- одежда из синтетических материалов;
- шерсть и выделения домашних животных;
- укусы насекомых;
- бытовая пыль;
- лекарственные препараты.
В некоторых случаях вызвать симптомы крапивницы могут хронические заболевания желудочно-кишечного тракта, эндокринной или центральной нервной системы. Если крапивница проявляется на фоне таких болезней, как системная волчанка, ревматоидный артрит и других, то врачи говорят об аутоиммунной уртикарии.
Причины заболевания
Тяжелые нервные потрясения, стрессы, перенесенные заболевания, радиация и другие факторы иногда приводят к сбою в функционировании иммунной системы человека.
При этом лимфоциты, предназначением которых является борьба с патогенными клетками, начинают уничтожать здоровые клетки организма. В результате поражаются органы или даже целые системы.
Аутоиммунные заболевания могут также иметь наследственный характер и передаваться из поколения в поколение.
Развиваются такие болезни на протяжении многих лет, поэтому их симптомы чаще всего «смазаны» и сложно поддаются диагностированию. В большинстве случаев аутоиммунные заболевания приобретают необратимый характер и приводят к инвалидности.
Самыми распространенными аутоиммунными заболеваниями являются:
- сахарный диабет I типа;
- ревматоидный артрит;
- рассеянный склероз;
- системная волчанка;
- васкулит;
- тиреоидит Хашимото;
- миастения;
- склеродермия.
При аутоиммунных болезнях в организме образуются, так называемые, аутоантитела, которые провоцируют «псевдоаллергию» и стимулируют повышенную выработку гистамина. Это приводит к изменению состава межклеточной жидкости в подкожном слое, появлению зудящих волдырей и развитию аутоиммунной крапивницы.
Формы аутоиммунной крапивницы
Крапивница, как и другие дерматологические заболевания, может протекать в острой или хронической форме. Различия между ними состоят в следующем:
- при остром течении симптомы заболевания появляются внезапно и развиваются стремительно в течение короткого периода времени. Как правило, признаки заболевания исчезают через 5-7 дней;
- хроническая форма может проявляться на протяжении нескольких месяцев и даже лет. В некоторых случаях симптомы крапивницы у человека возникают периодически в течение всей жизни. Длительность ремиссии зависит от наличия провоцирующих факторов и возможности повторного контакта с аллергеном.
Аутоиммунная крапивница, развиваясь на фоне нарушений в работе иммунной системы, всегда носит хронический характер и подразделяется на такие виды:
- рецидивирующая, когда ремиссии сменяются обострениями;
- персистирующая, при которой сыпь на теле «обновляется» и присутствует постоянно.
Часто именно обращение пациента к дерматологу с жалобами на крапивницу позволяет диагностировать у него аутоиммунное заболевание. Поэтому при обнаружении симптомов нужно обязательно записаться на консультацию к врачу.
Симптомы аутоиммунной крапивницы
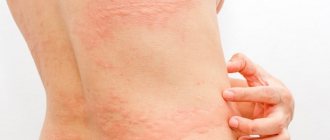
Для аутоиммунной крапивницы характерны все признаки хронической формы заболевания. К ним относятся:
- объемные, возвышающиеся над поверхностью тела волдыри ярко-розового цвета, которые могут увеличиваться в размерах и сливаться в большие образования;
- сильный изнуряющий зуд, в результате которого на коже появляются расчесы и ранки;
- болезненность при пальпации;
- жжение, когда кожа как бы «горит»;
- повышение температуры тела;
- озноб;
- общее недомогание;
- расстройство пищеварения;
- слабость;
- головная боль.
Кроме того, у заболевшего человека наблюдается усиление симптомов основного аутоиммунного заболевания, спровоцировавшего крапивницу: боль в суставах при ревматоидном артрите, мышечная слабость при миастении, боли в сердце и одышка при системной волчанке и т д.
Уртикария, возникающая на фоне аутоиммунных заболеваний, часто приводит к отеку Квинке, который представляет угрозу не только здоровью, но и жизни человека.
Диагностика
При появлении сыпи и других неприятных симптомов необходимо записаться на консультацию к врачу дерматологу или аллергологу, которые принимают в специализированных медицинских центрах или кожно-венерологическом диспансере.
К диагностическим мероприятиям при уртикарии относятся следующие:
- составление анамнеза на основании опроса пациента, основной целью которого является выявление причин, спровоцировавших заболевание;
- визуальный осмотр очагов поражения;
- выполнение аллерготестов, позволяющих определить возможный раздражитель.
Для выявления сопутствующих патологий пациенту дают направления на такие лабораторные исследования:
- общий и биохимический анализ крови;
- общий анализ мочи;
- анализ кала на наличие гельминтов;
- анализ на гормоны щитовидной железы (ТТГ, Т3 и Т4);
- иммунофлуоресцентная микроспория для выявления системной волчанки;
- анализ крови на ВИЧ.
Дифференцировать аутоиммунную крапивницу от других форм помогает специальное тестирование с внутрикожным введением аутологичной сыворотки. Чтобы не «сгладить» клиническую картину, за три дня до проведения исследования пациент должен прекратить прием антигистаминных препаратов.
При подтверждении диагноза «аутоиммунная крапивница», больной направляется на дополнительные консультации к иммунологу, кардиологу, эндокринологу, ревматологу, гематологу и другим специалистам.
Лечение аутоиммунной крапивницы
Как при лечении любого аллергического заболевания, эффективность терапии при аутоиммунной крапивнице зависит от прекращения контактов человека с любыми раздражителями. Для этого пациенту рекомендуется:
- соблюдать специальную гипоаллергенную диету;
- носить одежду из натуральных материалов;
- не курить;
- убрать из комнаты ковры, мягкие игрушки и другие предметы, накапливающие пыль;
- при мытье посуды, уборке и других работах, связанных с использованием химических средств, использовать защитные перчатки;
- ограничить общение с домашними животными.
Необходимо также постоянно проветривать помещение, больше находиться на свежем воздухе и заниматься посильными физическими упражнениями.
Лекарственная терапия при уртикарии включает в себя методы оказания первой помощи при внезапном приступе и мероприятия по избавлению от симптомов заболевания.
Первая помощь при крапивнице
При появлении первых признаков уртикарии: покраснение кожи, отечность, волдыри нужно как можно быстрее оказать пациенту неотложную помощь. Она заключается в следующем:
- дать антигистаминный препарат: Супрастин, Тавегил, Диазолин, Цетрин, Зиртек, Кларитин;
- нанести на места появления сыпи мази Псило-бальзам, Фенистил-гель, цинковую мазь;
- приложить на очаги поражения содовый компресс (1 столовая ложка питьевой соды на 100 мл воды);
- для прекращения интоксикации организма дать энтеросорбент: активированный уголь, Сорбекс, Энтеросгель.
При необходимости проводят промывание желудка или клизмирование. Если клинические проявления не исчезают, а усугубляются, необходимо немедленно вызывать скорую помощь и госпитализировать больного в отделение интенсивной терапии.
Методы терапии при аутоиммунной уртикарии
Сложность в лечении крапивницы, которая протекает на фоне аутоиммунных заболеваний, заключается в слабом терапевтическом эффекте от применения антигистаминных средств. Поэтому, если их применение на первом этапе не приносит желаемого результата, то рекомендуется подключать гормональные медикаменты, такие, как Преднизолон, Дексаметазон.
Ввиду того, что препараты, содержащие глюкокортикостероиды, имеют много противопоказаний и побочных эффектов, их нужно принимать только по назначению врача, не превышая дозировку и кратность приема.
Кроме того, в тяжелых случаях аутоиммунной крапивницы используются такие методы лечения:
- плазмаферез – забор крови с целью очистки ее от токсичных компонентов и последующее возвращение;
- внутривенное введение иммуноглобулина для создания «пассивного» иммунитета;
- пероральный прием Циклоспорина – мощного иммунодипрессанта, позволяющего быстро устранить симптомы крапивницы.
Ускорить выздоровление помогут народные методы лечения: ванночки с крапивой, чередой и ромашкой, компрессы из сырого картофеля, аппликации с овсяными хлопьями. Чтобы не вызвать «обратный эффект» и не усугубить состояние пациента, применение домашних средств нужно согласовывать с лечащим врачом.
Осложнения
Хотя в большинстве случаев симптомы крапивницы можно устранить приемом антигистаминного препарата, пренебрегать посещением врача не стоит. С каждым рецидивом заболевания повышается риск возникновения серьезных и опасных осложнений. К ним относятся:
- отек Квинке. Острое состояние, характеризующееся распуханием подкожной клетчатки на губах, веках, слизистой рта и гортани. Препятствует нормальному дыханию и может привести к гиперкапнической коме;
- анафилактический шок. Резкое сужение кровеносных сосудов, снабжающих легкие и сердце, быстрое снижение артериального давления, потеря сознания и смерть.
Оба состояния требуют неотложной медицинской помощи. Чтобы не допустить осложнений необходимо заботиться о своем здоровье и соблюдать профилактические меры по недопущению появления аутоиммунной крапивницы и других хронических заболеваний. О генерализованной крапивнице читайте в этой статье.
Источник: //KozhaExpert.ru/krapivnitsa/autoimunnaya-lechenie
Элиминация
Это прекращение контакта с факторами, запускающими реакцию чувствительности и обусловливающими появление зудящей сыпи. Чтобы выявить их, используются ресурсы лабораторной и инструментальной диагностики. До момента идентификации триггеров лечение идиопатической крапивницы с помощью элиминации включает:
- Осторожность в использовании фармакологических препаратов (в частности, отказ от самолечения антибиотиками).
- Коррекция рациона – исключение из меню опасных добавок (красителей, консервантов) и продуктов с высоким аллергенпровоцирующим потенциалом: цитрусовых, грибов, орехов.
- Регулярная влажная уборка пыли.
- Избегание контакта с агрессивными химикатами (в том числе для бытовых целей).
https://www.youtube.com/watch?v=W4YgK-OKFd8
Элиминационные мероприятия являются основой терапии любой формы крапивницы и соблюдаются постоянно, даже вне обострения реакции.