- Классификация заболевания
- Причины нейродермита
- Симптоматические проявления
- Диагностические мероприятия
- Лечение нейродермита
- Лечение нейродермита народными средствами
Что такое нейродермит: симптомы, лечение, профилактика. Болезнь представляет собой воспаление кожных покровов, проявляясь в виде аллергических или хронических высыпаний. На планете примерно 40% людей страдают от нейродермита, в большинстве случаев эта патология встречается среди детей. Болезнь может длиться продолжительный период времени и проходить к моменту полового созревания.
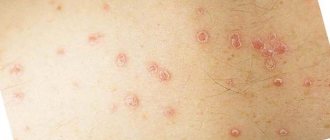
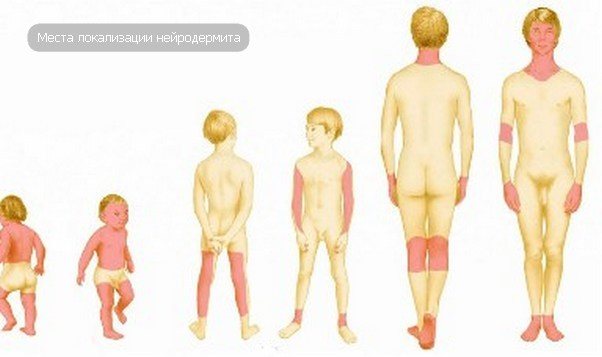
Нейродермит на голове, лице, руках и ногах
Существует обширный список заболеваний кожных покровов, для которых характерна такая черта – сильнейший зуд, который имеет постоянный характер, а также он может нарастать и увеличиваться со временем. Ремиссия нейродермита длится, как правило, не больше года. Очаги воспалительного заболевания возникают на различных участках тела: от головы до ступней ног. Нейродермит относится к заболеваниям, которые совмещают аллергическую и нервную природу. Установлено, что существует тесная взаимосвязь между сильными переживаниями и периодами обострения. Рассмотрим основные очаги возникновения заболевания и методы их лечения.
Разновидности болезни у взрослых
У каждого взрослого человека эта болезнь будет иметь разные проявления. Существует несколько разновидностей нейродермита, которые отличаются между собой в зависимости от степени поражения кожного покрова и от процессов развития. Заболевание подразделяется на виды:
- Ограниченный нейродермит представляет собой образование высыпаний, которые локализуются на одном отдельном участке тела. Места локализации таких очагов поражения сосредотачиваются в подколенных и локтевых сгибах, внутренней части бедер, мошонке, голенях, анальном отверстии и так далее.
- Гипертрофический нейродермит или нейродермит Эрманна. Форма считается не распространённой, при ней образуются воспалительные процессы, которые локализуются на внутренней бедренной области. Воспаление носит опухолевидные характер. Часто процесс болезни сопровождается появлением образований, которые внешне похожие на бородавки.
- Линеарный нейродермит. Это разновидность заболевания сопровождается воспалениями, которые развиваются в основном на разгибательных поверхностях верхних и нижних конечностях. Воспаления имеют форму полосок. Чаще всего поверхность шелушащаяся или бородавчатая.
- Фолликулярный нейродермит. Эта форма заболевания отличается расположением высыпаний, локализованных вдоль волосяных фолликулов. При этом образуются папулы остроконечной формы.
- Гиперемированный нейродермит. Для этого вида характерна потеря пигментации кожи в местах воспалений.
- Псориазиформный нейродермит. Болезнь распространяется в основном на шее и голове. Внешне высыпания представляют собой уплотненные покраснения, которые покрываются мелкими чешуйками.
- Диффузный нейродермит. Эту форму болезни часто называют атопическим нейродермитом. Ведь заболевание считается более тяжелой формой. Диффузный нейродермит характеризуется появлением множественных очагов поражения. Чаще всего они локализуются на нижних и верхних конечностях, туловище и других участках на теле. После сильного зуда проявляются сильно пигментированные утолщения и участки. Кожа при этом приобретает бурый оттенок, становится сухой.
При любом виде заболевания пациент испытывает ощутимый дискомфорт. Но все формы болезни будут требовать своевременного лечения, чтобы в будущем избежать неприятных последствий и осложнений.
Нейродермит волосистой части головы
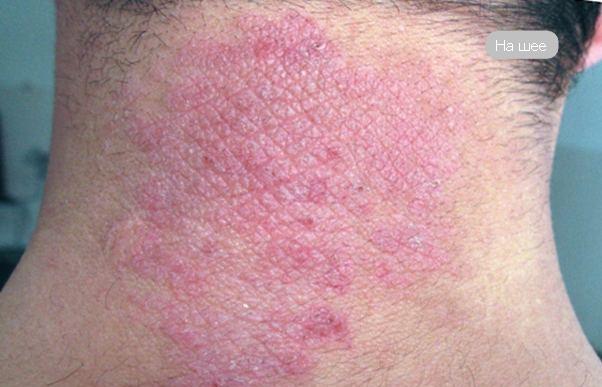
Как правило, нейродермит кожи головы несколько проблематично поддается лечебной терапии. Это объясняется тем, что волосы частично перекрывают доступ к воспалительным очагам. При этом стоит уточнить, что волосы у пациента не выпадают, поэтому многие люди затягивают посещение врача. А промедление в случае с нейродермитом на голове может иметь достаточно серьезные последствия. Нейродермит на шее зачастую возникает вследствие появления очагов на голове, которые не были вовремя замечены.
Основной и характерный признак для нейродермита – это, конечно же, постоянный и сильный зуд, который со временем начинает усиливаться. Затем появляется шелушение кожи головы, выраженное высыпание, которое постепенно распространяется по всей волосистой части головы по мере расчесывания. Затем небольшие очаги воспаления начинают сливаться в одно обширное пятно, которое покрывается твердой коркой. Такое образование может со временем трескаться, появляется сукровица.
Лечение нейродермита волосистой части головы начинается с точного установления диагноза и, по возможности, выявления основной причины. Если лечащий врач отметит появление высыпания после перенесенного эмоционального потрясения, пациенту обязательно пропишут успокоительные препараты. Также назначаются противовоспалительные и антигистаминные препараты, которые противодействуют аллергическому действию и уменьшают сильный зуд. Наружными средствами выступают гормональные мази и крема. Профилактическими мерами по предотвращению обострения считается ведение здорового образа жизни, минимальный контакт с аллергеном и минимум стрессовых ситуаций.
Признаки и причины возникновения
Основные симптомы болезни — красноватые высыпания в области шеи, постепенно переходящие на лицо и кожу головы. Больной жалуется на непрекращающийся зуд, болезненность при мытье и расчесывании волос.
Если болезнь проявляется не только на волосистой части головы, но и на лице, то затронуты будут:
- щеки,
- губы,
- область носогубного треугольника,
- подбородок,
- лоб,
- кожа вокруг глаз.
На голове, как видно на фото, чаще всего возникает чешуйчатый (псориазиформный) нейродермит, который поражает область затылка.
Если не начать своевременное лечение, то на поверхности дермы образуются папулы.
Их повреждение и расчесывание приводит к появлению микротравм, распространению инфекции и усилению воспалительного процесса.
Главная причина возникновения и развития нейродермита у детей и взрослых — аллергическая реакция, вызвать которую могут такие раздражители:
- употребление некоторых пищевых продуктов (цитрусовые, куриные яйца, клубника, помидоры),
- воздействие на кожу низких температур,
- контакт с цветочной пыльцой, бытовой пылью или шерстью домашних животных.
Среди факторов, способствующих появлению нейродермита, выделяют:
- различного рода интоксикации,
- хронические заболевания внутренних органов,
- ЛОР болезни,
- злоупотребление диетами,
- нарушение режима питания,
- сбой в работе органов пищеварительного тракта,
- продолжительный стресс, депрессия, нервный срыв.
У некоторых пациентов диагностируется нейродермит, вызванный наследственными недугами, нарушением гормонального баланса, сбоем в работе иммунной системы.
Нейродермит на лице
Нейродермит на лице вызывает значительные трудности, поскольку это наиболее открытый участок кожи, который постоянно подвергается различному влиянию окружающей среды. Также заболевание склонно перетекать и на другие участки тела. В первую очередь человек ощущает сильный зуд в области шеи, затем заболевание прогрессирует и локализированное высыпание появляется на щеках, лбу, а также вокруг глаз. Сильный зуд и покрасневшие участки кожи, которые называются папулами, могут сливаться в один воспалительный очаг. Наиболее опасная ситуация, которая может возникнуть, это занесение инфекции посредством грязных рук.
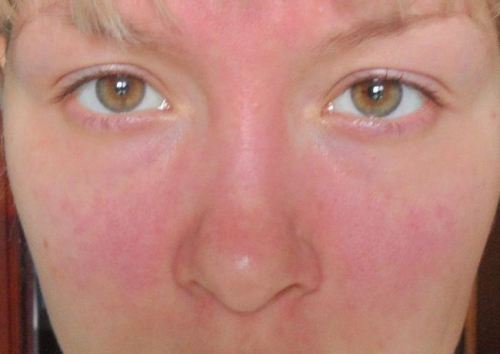
Лечение нейродермита на лице имеет комплексный характер: необходимо не только подобрать соответствующие медикаментозные препараты, но и позаботиться о том, чтобы предоставить своему организму благоприятные условия. И первый важнейший шаг – это исключение контакта с аллергенными веществами, а также избегание физического и эмоционального перенапряжения. Специалист же пропишет то, чем лечить нейродермит на лице, самостоятельно решать эту проблему не стоит. Медикаментозная терапия состоит, как правило, из следующих препаратов:
- Антигистаминные препараты.
Рекомендуется обращать внимание только на современную продукцию, которая обладает действенным эффектом и практически не вызывают побочные явления. Современные антигистаминные препараты разрешены для применения беременным женщинам, без какой-либо угрозы для плода.
- Успокоительные средства.
Успокоительные назначают пациентам для двух важнейших задач – приведение в норму нервной системы, а также избавление пациентов от эмоциональных потрясений или стрессов.
- Мази и кремы с глюкокортикостероидами.
Достаточно действенный метод лечения, однако имеет свои негативные стороны. Положительные качества заключаются в достаточно быстром лечебном эффекте, поскольку препарат сразу попадает к пораженному участку.
Лечение нейродермита
Итак, поставлен диагноз «нейродермит»: симптомы и лечение их должно проводиться комплексно исключительно врачом-дерматологом или инфекционистом, самолечение может закончиться весьма плачевно. Для такого недуга, как нейродермит, лечение начинается обычно со снятия мучительных симптомов с применением наружных, общеукрепляющих и узконаправленных препаратов для устранения сопутствующих проблем в здоровье плюс следующие мероприятия:
- нейтральные противозудные кремы и мази для отшелушивания и рассасывания кожных поражений;
- лекарственная терапия, направленная на снижение отягощающих факторов;
- прекращение контактов с выявленными аллергенами;
- составление индивидуального режима дня, включающего полноценный ночной сон, индивидуально подобранную диету, физические нагрузки, солнечные и воздушные ванны, ношение одежды из натуральных тканей;
- специальные упражнения для поднятия тонуса и резервных сил организма в борьбе с болезнью;
- назначение витаминно-минеральных комплексов;
- стационарное лечение (при необходимости);
- назначение гормональных препаратов при тяжелом течении заболевания;
- физиотерапевтические процедуры;
- противоборство депрессии поднятием позитивного настроя и мышления;
- антибактериальные средства при добавлении вторичного инфицирования;
- санаторно-курортное лечение на морском побережье, водные процедуры с термальными водами и грязелечением в периоды ремиссий.
При прохождении курса лечения необходим отказ от эмоционально-стрессовых нагрузок, всех видов переутомления, а нужны терпение и упорство для получения положительных результатов комплексной терапии.
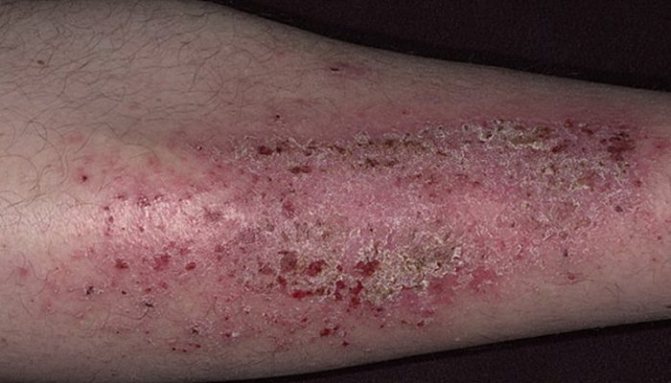
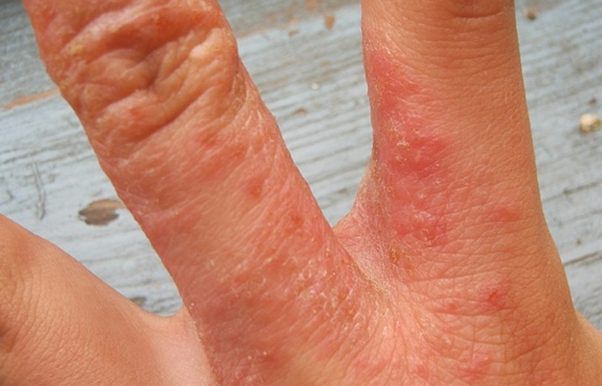
Нейродермит на руках
Атопический дерматит имеет множество характерных признаков, среди которых нейродермит на ладонях занимает не последнее место – как правило, первыми страдают коленные и локтевые сгибы, руки, предплечья. Однако сильное высыпание, покраснение, болезненные трещинки или язвочки – это не единственное, что беспокоит пациента с этим заболеванием. Появляются также и вторичные признаки нейродермита: нарушение сна, раздражительность, снижение артериального давления, апатия, депрессия, нарушение секреции желудочного сока.
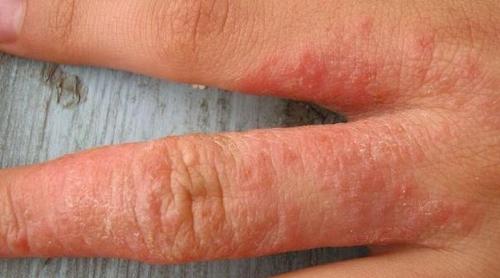
Лечение нейродермита на руках – это достаточно проблематичный и долгий процесс. Перед постановкой диагноза и назначения лечения, обязательно проводится точная диагностика, поскольку многие симптомы схожи и с другими заболеваниями кожи. Лечить нейродермит на руках необходимо комплексно, устраняя не только внешние проявления, но и внутренние нарушения. Затем прописывается целый перечень необходимых лекарств: седативные препараты, антигистаминные средства, витамины, мази и крема.
Психосоматика нейродермита на руках подразумевает под собой психоэмоциональную природу прогрессирования заболевания. Распространены случаи, когда в период сильнейших потрясений или стрессовых ситуаций, у людей начинают сильно чесаться руки. Также периоды обострения напрямую могут быть связаны с ранее перенесенными душевными потрясениями.
Лечение больных ограниченным нейродермитом
Руководствуясь клинической картиной заболевания и результатами иммунологических и биохимических исследований, врач без труда устанавливает диагноз. После оценки симптоматики назначается лечение. Процесс выздоровления у взрослых подразделяется на два направления:
- избавление от имеющихся нарушений;
- применение терапевтических методов, направленных на предупреждение рецидивов.
Лечение заболевания проводится комплексно с учетом индивидуальных особенностей организма
Для борьбы с заболеванием назначают препараты разных групп воздействия:
- антигистаминные препараты (снимают зуд, препятствуют распространению бляшек на здоровую кожу).
- Ферменты (нормализуют работу ЖКТ).
- Кортикостероидные препараты (гормонотерапия). В состав лекарств входят вещества, обладающие сильными противоаллергическими свойствами. Особенное облегчение они приносят в период обострения заболевания. Недостатком такого лечения служит быстрое привыкание организма пациента к гормонам. Передозировка гормональных препаратов грозит различными побочными действиями. Детям такое лечение не назначается, а взрослым — короткими курсами.
- Поливитамины.
- Местная обработка очагов заболевания (кремом или мазью). Выбор препарата происходит с учетом спровоцировавших заболевание причин, его степени тяжести, возраста пациента и сопутствующих болезней.
Общее укрепление организма достигается длительным пребыванием на свежем воздухе, сбалансированным питанием.
Хорошие результаты дают различные физиотерапевтические процедуры (фонофорез, электрофорез противозудных и рассасывающих препаратов).
Нейродермит на ногах
Выделяют две основные причины возникновения нейродермита на ногах: неврогенная и аллергенная. Однако, помимо причин, существует широкий перечень факторов, которые способствуют развитию механизма воспалительного заболевания. Характерная локализация определяется особенностями прогрессирования нейродермита. Специалисты называют несколько видов этого заболевания, однако патология на ногах зачастую относится к линейному или ограниченному виду. Из этого следует, что высыпание имеет большую площадь поражения. Зачастую основные очаги возникают на сгибах, внутренней стороне бедра, иногда стопы.
Лечить нейродермит на ногах предстоит многими медикаментозными препаратами. Для наружного применения подойдет цинковая или дерматоловая мазь, крем с ментолом – они значительно облегчают состояние больного, уменьшают зуд и оказывают обеззараживающий эффект. Нельзя забывать также о сорбентах, которые способствуют выведению токсинов из организма. Антигистаминные и седативные препараты составляют основу лечения нейродермита.
Симптоматика нейродермита
Перед тем как лечить нейродермит у взрослых, нужно разобраться, как выглядит нейродермит. Главные симптомы дерматита:
- интенсивный зуд,
- сыпь,
- покраснение,
- шелушение кожи,
- потемнение кожи,
- нервные расстройства,
- пониженное артериальное давление.
Кожа у больного начинает чесаться до того, как появились высыпания и покраснение. Постоянное расчесывание приводит к формированию блестящих узловых поверхностей. Со временем узелки приобретают розово-коричневый цвет, они сливают в единый очаг с размазанными контурами. Пораженный участок начинает шелушиться, покрываться коркой, становится багровым или синеет.
Потемнение кожных покровов врачи связывают с гипофункцией надпочечников, которую провоцирует болезнь. В кровь поступает меньше кортикостероидов, соответственно секретируется больше АКТГ (адренокортикотропного гормона), он содержит в себе участки меланоцитостимулирующего гормона. Это вещество стимулирует выработку пигментов клетками кожи. Анализ крови у пациентов с нейродермитом очень часто показывает пониженный уровень глюкозы, это также связывают с гипофункцией надпочечников, недостатком глюкокортикоидов. Масса тела больного снижается. Из-за постоянного зуда повышается утомляемость раздражительность, могут наблюдаться расстройства сна.
Заболевание нейродермит является хроническим, обостряется в холодное время года. Состояние здоровья пациентов летом и весной улучшается. Наиболее остро симптомы болезни проявляются, если очаги воспаления локализуются на руках. Руки чаще взаимодействуют с внешней средой, влагой.
Нейродермит сопровождается гипофункцией надпочечников
Как правильно лечить нейродермит: лучшие медикаменты и народные рецепты
Нейродермит в медицинской практике имеет второе название — атопический дерматит. Данное кожное заболевание относится к числу наследственных болезней, которые на протяжении длительного времени могут развиваться бессимптомно. Обострение нейродермита происходит при воздействии неблагоприятных внешних факторов или значительном отклонении функционирования важных систем организма.
Лечить заболевание можно несколькими способами, но основной целью любой терапии считается максимальное увеличение периода ремиссии.
Проявление диффузной формы

Диффузный нейродермит
Диффузный (распространенный) нейродермит имеет еще одно название — обыкновенное пруриго Дарье. Эта форма относится к тяжелому типу течения болезни, при которой очаги поражения многочисленны, имеют тенденцию к периферическому росту, иногда процесс становится настолько распространенным, что приобретает форму эритродермии (генерализованное воспаление кожи со значительным отеком, гиперемией и появлением пузырей с дальнейшим отслоением эпидермиса и образованием эрозивных поверхностей).
Болезнь начинается у детей в грудном или раннем возрасте с появлением диатеза, который со временем перерастает в экзему и в возрасте 6–8 лет трансформируется в нейродермит.
При этой форме заболевания первым признаком является интенсивный зуд, а затем возникают кожные проявления в виде розового цвета отечных и утолщенных очагов на коже, имеющих сливной характер. На отдельных участках кожного покрова появляются мелкие плоские узелки с блестящей поверхностью. В области поражения имеется шелушение и возникают геморрагические корочки. Чаще всего первым поражается лицо, далее воспаление переходит на другие участки тела. Оно становится отечным, гиперемированным, появляется выраженный кожный рисунок и мелкопластинчатое шелушение. У многих пациентов вовлекается в процесс красная кайма губ и окружающая ее кожа (атонический хейлит). При присоединении вторичной инфекции к очагам поражения развивается пиодермия — гнойное воспаление кожи.
При усилении зуда у пациентов все больше прогрессируют неврологические нарушения — утяжеляется бессонница, больные становятся сильно раздражительными, а иногда впадают в депрессию.
Диффузный нейродермит имеет хроническое течение, для которого характерно появление обострений в осенне-зимний период, а летом наступает спонтанная ремиссия.
Что это такое?
Нейродермит представляет собой воспалительный процесс, развивающийся на кожных покровах. Заболевание отличается хронической формой и может передаваться по наследству. Проявляется атопический дерматит в виде высыпаний на эпидермисе, сопровождающихся сильным зудом. Происхождение заболевания всегда обусловлено нервно-аллергической природой.
В медицинской практике нейродермит подразделяется на три формы развития:
- младенческий тип (второе название заболевания — диатез, болезнь широко распространена у новорожденных детей и малышей до двух лет);
- детский тип (в группе риска заболевания находятся дети от 2 до 12 лет, возникновение сыпи на коже может сопровождаться обильной пигментацией кожных покровов);
- подростково-взрослый тип (во взрослом возрасте нейродермит в большинстве случаев приобретает хроническую форму, а его обострение происходит только при наличии определенных факторов).
Клиническая картина
Ограниченный нейродермит дает, как правило, не более двух очагов воспаления. Они сухие, но после расчесывания мокнут, покрываются корочками и при сильном зуде могут кровоточить.
Типичная локализация очагового дерматоза:
- затылок;
- внутренняя поверхность предплечий, бедер;
- подколенный, локтевой сгиб;
- голень;
- мошонка;
- перианальная зона;
- промежность.
Определяющим симптомом болезни выступает сильный, мучительный зуд и покраснение. После формируются плоские папулы. Они сливаются в овальные бляшки, а затем соединяются в один багровый очаг.
Ограниченная форма нейродермита наружных половых органов и перианальной области может проявляться только зудом, без типичных признаков на коже.
Высыпания при ограниченном нейродермите симметричны и имеют четкую, разграниченную структуру.
Как выглядит очаг:
- Внутренняя (центральная) часть подвержена инфильтрации (воспалению) и лихенификации (уплотнению, усилению кожного рисунка).
- От середины, ближе к краям виднеются блестящие, единичные папулы.
- По периферии наблюдается специфическая пигментация.
Если вовремя не назначено лечение и симптомы усугубляются, к расчесам присоединяется вторичная инфекция и это приводит к гнойничковому поражению.
От сильного, изнуряющего зуда страдает нервная система. Внешние, накожные симптомы сопровождаются эмоциональной неустойчивостью, бессонницей, перепадами настроения и крайней степенью раздражительности.
Причины развития
Главными факторами, способствующими развитию нейродермита в любом возрасте, считаются нарушение работоспособности внутренних систем организма и снижение уровня иммунитета. В некоторых случаях болезнь может передаваться на генетическом уровне, особенно если в роду есть аллергики. Спровоцировать обострение нейродермита могут многочисленные внешние факторы, к числу которых относятся чрезмерное загрязнение воздуха, неблагоприятные атмосферные условия или вредные условия труда.
Причинами нейродермита могут стать следующие факторы:
- постоянные стрессовые ситуации или повышенная чувствительность психики;
- развитие хронических инфекционных заболеваний;
- заболевания органов пищеварения;
- нехватка витаминов в организме и неправильное питание;
- длительный прием сильнодействующих препаратов;
- отклонения работоспособности центральной нервной системы;
- заболевания желудочно-кишечного тракта;
- интоксикация организма;
- постоянное умственное напряжение;
- физическое истощение организма.
Симптомы и диагностика
Проявление нейродермита происходит постепенно. Сначала высыпания появляются на шее, лице, распространяясь на места сгибов кожи. При осложнении заболевания сыпь покрывает все участки тела. Сопровождается симптоматика нейродермита общей вялостью организма, быстрой утомляемостью, снижением артериального давления и отсутствием аппетита.
Основными симптомами нейродермита являются следующие состояния:
- сильный кожный зуд (в ночное время симптом становится особенно болезненным);
- высыпания сопровождаются шелушением кожных покровов;
- очаг поражения состоит из трех зон (усиленный рисунок в центре поражения, сменяемый блестящими папулами, и окантовка в виде пигментации);
- первые признаки нейродермита проявляются на шее, лице и местах сгибов кожных покровов;
- высыпания могут проявляться в виде пузырьков, наполненных жидкостью.
Диагностировать нейродермит в большинстве случаев удается по характерным внешним признакам заболевания. Для уточнения диагноза врач может назначить дополнительные обследования. Пациенту необходим будет пройти иммунограмму, сдать общие анализы крови и мочи, посев и проконсультироваться с аллергологом. Дополнительно могут быть назначены осмотры у профильных специалистов.
- гипертрофический тип (заболевание поражает паховую область);
- диффузный тип (симптомы нейродермита появляются на лице, шее и местах сгибов);
- фолликулярный тип (атопический дерматит поражает только волосяной покров);
- ограниченный тип (заболевание поражает конкретные участки кожи и имеет ярко выраженные границы);
- псориазиформный тип (сыпь возникает на голове и лице, на пораженных участках эпидермиса появляются характерные чешуйки);
- линейный тип (сыпь появляется исключительно на кожных покровах конечностей).
Отчего развивается нейродермит
Распространенными причинами возникновения нейродермита специалисты считают:
- ослабление иммунитета;
- интоксикацию организма;
- воспалительные процессы;
- нарушение обмена веществ;
- заболевания ЖКТ;
- наследственную предрасположенность;
- умственное или физическое истощение;
- плохое питание и нарушение режима дня;
- нервно-психологические расстройства, неврозы, стрессы, депрессии.
Несмотря на разнообразие факторов, провоцирующих развитие нейродермита, дерматологи считают, что болезнь запускает аллергический механизм. При первой встрече с аллергеном организм вырабатывает антитела к новому для себя соединению, но во второй раз антитела соединяются с организмом и разносятся кровотоком ко всем тканям и органам и разрушают мембраны их клеток.
В процессе дегрануляции происходит выброс активных веществ, среди которых находится гистамин. Это вещество вызывает покраснение и уплотнение кожи, повышение местной температуры и чувство зуда или жжения. В случае вторичного инфицирования повышается температура тела.
Поражение нервной системы как причину возникновения нейродермита ученые объясняют дисфункциональностью периферических нервных волокон. Поэтому больного начинает донимать сильный зуд, а на теле появляются высыпания. Желание почесать кожу приводит к ее травмированию, увеличению интенсивности зуда и отечности тканей.
Нейродермит не относится к заразным заболеваниям. Зачастую его первопричиной оказывается генетическая предрасположенность к аллергии. Отреагировать болезнью человеческий организм может на любой раздражитель – от шерсти домашнего питомца до любимого косметического средства.
Нейродермит – разновидности и симптомы
Нейродермит делится на несколько разновидностей. Классификация разработана по критериям «место локализации высыпаний» и «степень распространенности процесса».
Исходя из этого, заболевание диагностируют по типам:
- Ограниченный. Наиболее часто встречаемая форма нейродермита, захватывающая незначительные участки кожных покровов.
- Диффузный. Патологические элементы выскакивают множественные и занимают большие площади тела. Обычно сыпь локализуется на лице, шее, коленно-локтевых впадинах, руках. Нейродермит на руках является подвидом диффузного нейродермита, его симптомы можно посмотреть на фото (выше), а принципы лечения болезни будут описаны ниже.
- Линейный – затрагивает верхние и нижние конечности.
- Фолликулярный – поражает волосистую часть тела.
- Псориазиформный – проявляется на шее и голове.
- Гипертрофический – локализуется в паховой зоне.
- Декальвирующий – сыпь образуется на волосистых участках, впоследствии пораженные волоски выпадают.
Основным симптомом острой стадии болезни является нестерпимый зуд, который усиливается в ночное время. Другие признаки появляются позже. Поначалу сыпь напоминает красные пятнышки, папулы и бляшки, склонные к слиянию. Из-за расчесывания тело поражает вторичная инфекция, которая превращает элементы в пустулы – пузырьки с содержимым. Кожные ткани отекают и кажутся одутловатыми.
Внешние признаки нейродермита у взрослых показаны на фото.
На теле больного доктора видят 3 зоны:
У хронических больных в стадии ремиссии зона лихенизации появляется из-за раздражения кожных покровов, т. к. человеку трудно удержаться от расчесывания. На волосяном покрове туловища формируются множественные папулы. Кожа пальцев, ладоней и подошв растрескивается.
Если нейродермит развивается на лице, больной замечает усиленное выпадение бровей и аномальный оттенок век. Цвет кожи меняется вследствие постоянных расчесов. На лбу и щеках образуются бледно-розовые папулы. Зуд в месте их локализации усиливается периодически. Если на щеках появляются яркие пятна, они не имеют четких границ, но постоянно чешутся и начинают шелушиться.
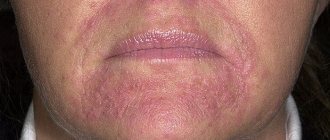
Как выглядит нейродермит на лице, наглядно демонстрирует фото.
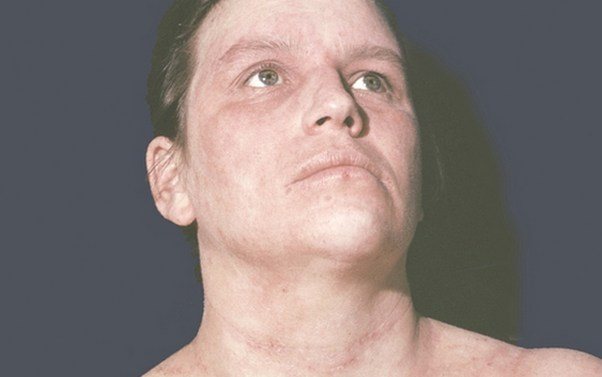
Расчесывание кожи лица опасно присоединением пиококковой инфекции. Поражение пиококком опознается по ярко выраженному серому оттенку лица. Кожа становится сухой и шелушащейся. Чешется она и на проблемных, и на здоровых участках.
Особенности нейродермита у детей
Наиболее часто нейродермит поражает детей-аллергиков. Заболевание развивается не только из-за аллергии на пищевые продукты, шерсть или пыльцу. У некоторых малышей предрасполагающим фактором является врожденная непереносимость определенных веществ. Также болезни подвержены дети с неустойчивым психоэмоциональным фоном и проблемами нервной системы.

Как будет проходить лечение нейродермита у детей, зависит от конкретных симптомов. Традиционный вариант течения патологии – один воспаленный очаг (большее количество зон наблюдается реже).
В остром периоде на коже определяется эритематозный участок, который впоследствии трансформируется в причудливую папулу диаметром до 3 мм. Несколько папул сливаются в единый очаг любой формы. По мере прогрессирования патологии начинается мокнутие.
Способы лечения
Лечение нейродермита в домашних условиях включает в себя несколько вариантов методик. Хорошими показателями эффективности обладают терапия лекарственными травами и народными средствами, но при возникновении осложнений рекомендуется обязательно применять медикаменты. Перед их использованием важно пройти консультацию со специалистом и внимательно изучать списки противопоказаний, указанных в инструкциях.
Аптечные лекарства
Нейродермит подразумевает комплексную терапию. В список используемых медикаментов входят препараты разных групп, в том числе и сильнодействующие средства. Составлять курс лечения должен квалифицированный специалист. Только врач может объективно оценить клиническую картину состояния здоровья пациента и выявить факторы, которые спровоцировали обострение атопического дерматита.
Препараты, используемые для лечения нейродермита:
- антигистаминные средства (Кларитин, Тавегил, Диазолин);
- гипосенсибилизирующие препараты (Тиосульфат натрия);
- нейролептики (Тиоридазин);
- седативные препараты (настойки валерианы и пустырника);
- транквилизаторы (Мебикар, Амизил).
Народные средства
Рецепты альтернативной медицины можно использовать не только для лечения нейродермита, но и в качестве профилактической меры. Натуральные компоненты хорошо устраняют воспалительный процесс, ускоряют регенерацию клеток и устраняют последствия кожных высыпаний. Благодаря народным средствам можно в значительной степени продлить период ремиссии заболевания.
Вылечить нейродермит можно с помощью следующих рецептов:
- лечение голубой глиной (смешать морскую соль и разведенную голубую глину в равных пропорциях, заготовку наложить на пораженный участок кожи и дождаться ее высыхания, процедуру повторять ежедневно на протяжении двух недель);
- мазь с травами (в равных пропорциях смешать корень валерианы, ландыш, календулу и эвкалипт, две столовых ланолина или любого жира смешать с чайной ложкой получившейся заготовки, использовать средство для обработки кожи);
- мазь с пчелиным воском (смешать в равных пропорциях любой птичий жир, деготь и пчелиный воск, поместить заготовку в глиняный горшочек и оставить настаиваться 4 часа в разогретой духовке или на раскаленных кирпичах, смесь процедить, охладить и использовать для обработки пораженных участков кожи);
- свиное сало, сок алоэ и пихтовое масло (50 г сока алоэ смешать с 5 мл пихтового масла, добавить растопленное свиное сало, чтобы получилась однородная консистенция, использовать средство для обработки кожи);
- настой софоры японской (две столовых ложки плодов растения залить стаканом кипятка, после настаивания заготовку можно применять для обработки пораженных участков кожи или употребления внутрь).
Нейродермит на лице и голове: фото, симптомы, причины, виды и лечение у взрослых
Нейродермит — аллергическое заболевание, проявляющееся в виде ярко выраженного покраснения и уплотнения на коже. Недуг носит воспалительный характер, поражает пациентов любого возраста.
Нейродермит на голове появляется чаще всего у детей младшего возраста и проходит к концу пубертатного периода.
У взрослых зудящие красные высыпания появляются не только на лице, но и на шее, доставляя больному массу неприятных ощущений.
Описание и виды
Патология относится к числу широко распространенных заболеваний, требующих систематического длительного лечения под руководством и контролем опытного аллерголога и дерматолога.
В зависимости от обширности пораженных участков выделяют такие формы:
- ограниченная (нейродермит Брока) — сыпь локализуется на отдельных участках, наблюдается 1—2 очага овальной формы,
- диффузная — появляется несколько очагов воспаления по всему телу.
Выделяют такие виды нейродермита, поражающего голову и лицо:
- Белый, или депигментированный. Его отличительная черта — осветление кожных покровов в местах поражения.
- Экссудативный. Сопровождается образованием небольших пузырьков, наполненных серозной жидкостью. В результате расчесывания папулы лопаются, покрываются грубой коркой, которая трескается и становится причиной микротравм. Эта форма опасна инфицированием ранок и развитием воспалительного процесса.
- Гипертрофический. Характеризуется появлением крупных уплотнений, внешне напоминающих бородавки.
- Псориазиформный, или чешуйчатый. На поверхности кожи образуются красные пятна, покрытые большим количеством мелких чешуек. В зоне поражения появляются красные зудящие бляшки. Постепенно сливаясь, они образуют уплотнение значительных размеров.
На фото ниже можно рассмотреть сыпь на лице, характерную для нейродермита у взрослых. Болезнь ухудшает внешний вид, нарушает сон. Пятна сильно чешутся, кожа словно горит. Некоторые формы заболевания вызывают боль при малейшем прикосновении к воспаленным участкам.
Признаки и причины возникновения
Основные симптомы болезни — красноватые высыпания в области шеи, постепенно переходящие на лицо и кожу головы. Больной жалуется на непрекращающийся зуд, болезненность при мытье и расчесывании волос.
Если болезнь проявляется не только на волосистой части головы, но и на лице, то затронуты будут:
- щеки,
- губы,
- область носогубного треугольника,
- подбородок,
- лоб,
- кожа вокруг глаз.
На голове, как видно на фото, чаще всего возникает чешуйчатый (псориазиформный) нейродермит, который поражает область затылка.
Если не начать своевременное лечение, то на поверхности дермы образуются папулы. Их повреждение и расчесывание приводит к появлению микротравм, распространению инфекции и усилению воспалительного процесса.
причина возникновения и развития нейродермита у детей и взрослых — аллергическая реакция, вызвать которую могут такие раздражители:
- употребление некоторых пищевых продуктов (цитрусовые, куриные яйца, клубника, помидоры),
- воздействие на кожу низких температур,
- контакт с цветочной пыльцой, бытовой пылью или шерстью домашних животных.
Среди факторов, способствующих появлению нейродермита, выделяют:
- различного рода интоксикации,
- хронические заболевания внутренних органов,
- ЛОР болезни,
- злоупотребление диетами,
- нарушение режима питания,
- сбой в работе органов пищеварительного тракта,
- продолжительный стресс, депрессия, нервный срыв.
У некоторых пациентов диагностируется нейродермит, вызванный наследственными недугами, нарушением гормонального баланса, сбоем в работе иммунной системы.
Терапия средствами традиционной медицины
Дерматолог назначает лечение нейродермита на лице и голове после визуального осмотра и проведения лабораторного обследования. Препараты подбирают с учетом индивидуальных особенностей организма, нюансов течения заболевания и наличия сопутствующих патологий.
В первую очередь терапия направлена на избавление от нестерпимого зуда и боли, второй этап — устранение причины возникновения болезни. Затем следует принять меры для восстановления нормального состояния эпидермиса.
Мази
Дерматологи рекомендуют использовать лекарства для наружного применения — кремы и мази, которые наносят тонким слоем на воспаленную дерму. Их выбирают, ориентируясь на степень развития недуга, значительность поражения кожных покровов и причину возникновения болезни. Все назначаемые средства делятся на негормональные и кортикостероидные.
Изготавливают эти препараты на основе дегтя и дерматола, нафталановой нефти и салициловой кислоты, ихтиола и кортикостероидов. Некоторые мази (Целестодерм, Фторокорт, Дермовейт) разрешены к применению строго по назначению врача.
Самолечение гормональными препаратами может спровоцировать возникновение побочных эффектов и развитие синдрома отмены.
Кортикостероиды крайне редко используют при лечении нейродермита у детей младшего возраста (Преднизолоновая мазь, Гидрокортизон). Синафлан, Дермовейт категорически запрещены для терапии у девочек-подростков.
В число наиболее эффективных мазей входят:
- Тримистин. Способствует быстрому заживлению микротравм, купирует развитие воспалительного процесса, размягчает грубую корку на пораженных участках кожи. Позволяет добиться положительного результата при терапии нейродермита, отягченного инфекцией.
- Предникарб. Снимает зуд, устраняет воспаление, купирует развитие аллергической реакции. Назначается при наличии сильного шелушения, способствует размягчению ороговевших частичек и очищению верхних слоев эпидермиса.
- Бепантен. Борется с зудом, очищает и восстанавливает поврежденные ткани.
- Эплан. Оказывает антисептическое и регенерирующее действие.
- Гистан. Рекомендован для борьбы с шелушением и зудом.
- Фторокорт. Эффективен при экссудативной форме, останавливает воспалительные процессы и снимает неприятные ощущения.
Перед нанесением мази пораженную поверхность следует очистить от образовавшихся чешуек. Для этого используют специальные шампуни. В их составе присутствует деготь или противогрибковые вещества (Низорал, Себозол, Перхотал).
Таблетки
Иногда лечить нейродермит только наружными средствами неэффективно. В таких случаях врач подбирает системные препараты в зависимости от причины развития заболевания.
- При стрессе или нервозности назначают седативные. Они оказывают успокаивающее действие, помогая избавиться от проблем, возникающих на нервной почве (Седасен, экстракт валерианы, Ново-Пассит).
- При аллергической реакции потребуются антигистаминные препараты: Тавегил, Цетрин, Фенирамин.
- Укреплению защитной системы организма способствуют иммуномодуляторы (Метилурацил, Нуклеинат натрия).
- В случае присоединения бактериальной инфекции назначают антибиотики из группы пенициллинов или цефалоспоринов.
- Для восстановления нормального функционирования пищеварительного тракта рекомендован прием ферментативных средств и сорбентов (Панзинорм, Бифидумбактерин, Линекс).
Народные рецепты
Успокоить воспаленную кожу лица, избавиться от дискомфорта, зуда, жжения и боли помогут народные средства, приготовленные на основе лекарственных растений.
- Смешать в равных частях измельченные чабрец, подорожник, девясил, чистотел, череду. Готовую смесь залить крутым кипятком из расчета 2 столовых ложки сбора на стакан воды. Оставить на водяной бане на 15 минут. Остудить, процедить через марлю, сложенную вдвое. Отвар использовать в качестве лосьона для протирания лица утром и вечером. Процедуру повторяют до исчезновения признаков нейродермита.
- Смешивают по столовой ложке череды и чабреца, заливают 250—300 мл кипящей воды, поместив в термос. Настаивают в течение 10—12 часов. Готовый настой заливают в форму для льда и оставляют в морозильной камере. Полученными кубиками протирают лицо по утрам. Использовать такое средство можно после того, как исчезнут признаки острого нейродермита. Перед применением желательно посоветоваться с лечащим врачом.
- Для приготовления мази потребуется взять разогретый свиной (внутренний) жир (50—60 г), пихтовое масло (2 мл), сок алоэ (60—70 г). Тщательно перемешать до получения однородной массы, хранить в прохладном месте. На поврежденные участки кожи наносить тонким слоем утром и перед ночным сном, в течение недели.
- Потребуется по 10 мл масла пихты, эвкалипта, календулы, валерианы. Смесь добавляют к 50 г гусиного жира и тщательно перемешивают. На кожу мазь наносят перед сном. Терапия длится не менее 14 дней.
Лечить нейродермит настоями и отварами для приема внутрь можно с разрешения специалиста и при отсутствии противопоказаний и негативной реакции со стороны желудка и кишечника:
- Сухую траву девясила, календулы, мать-и-мачехи, тысячелистника и ягоды черники смешивают в равных пропорциях. Сбор заливают кипятком: на 2 столовых ложки сырья 450 мл воды. Оставляют в термосе на 2 часа. Процеживают и пьют по 50—70 мл по утрам и перед ночным сном.
- В термос засыпают измельченную сухую траву подорожника, мать-и-мачехи, девясила, взяв по 30 г каждого компонента. Заливают 1 л крутого кипятка и оставляют настаиваться на ночь. Пить следует по 1 столовой ложке трижды в день на протяжении одной недели.
Перед применением какого-либо лекарственного состава следует проконсультироваться с опытным дерматологом. Неадекватное лечение может стать причиной развития тяжелой аллергической реакции.
Диета
Составляя меню на каждый день, важно в первую очередь удалить из рациона продукты, способные вызвать аллергическую реакцию, и ввести блюда богатые витаминами и минеральными веществами. Медики настоятельно рекомендуют отказаться от потребления животных жиров, заменив их растительными. Самыми полезными продуктами признаны:
- мясо птицы и кролика,
- нежирная говядина и телятина,
- обезжиренный творог,
- свежие овощи,
- фрукты (зеленые яблоки, бананы, груши),
- кисломолочные продукты при условии, что у пациента нет аллергии на молоко.
Отказаться необходимо от ягод, яиц, меда, цитрусовых, морепродуктов, исключив из рациона все возможные аллергены. Важным условием является соблюдение режима питания. Каждый прием пищи должен проводиться в одно и то же время.
Полноценное меню поможет восстановить энергетический баланс, активизировать работу пищеварительного тракта, обеспечить нужное количество витаминов.
Это гарантирует быстрое восстановление поврежденных тканей, полноценную работу защитной системы организма.
Профилактика
Избежать повторного развития нейродермита поможет выполнение ряда профилактических мер, в число которых входят:
- регулярные прогулки на свежем воздухе,
- правильное питание,
- отказ от вредных привычек и здоровый образ жизни,
- следует избегать стрессовых ситуаций, регулярно заниматься спортом,
- ухаживать за кожей, соблюдая нормы гигиены и рекомендации дерматолога.
Важно полностью исключить все возможные контакты с установленными аллергенами.
Внимание!
Администрация сайта советует вам не заниматься самолечением, и в любых спорных ситуациях обращаться к врачу.
Источник: https://fr-dc.ru/kozhnye-zabolevaniya/simptomy-prichiny-i-lechenie-nejrodermita-na-golove-i-licze
Что делать не рекомендуется?
Нейродермит относится к числу хронических заболеваний, спровоцировать которое могут многочисленные факторы. Пациентам с таким диагнозом необходимо постоянно контролировать свой образ жизни и рацион питания.
Игнорирование симптоматики заболевания или самолечение при осложнениях недопустимо. Любые неправильные действия могут стать причиной негативных последствий, избавиться от которых будет сложно.
При нейродермите не рекомендуется:
- использовать сомнительные рецепты народной медицины;
- заниматься самолечением осложнений заболевания;
- нарушать режим питания;
- допускать контакт с аллергенами;
- пренебрегать мерами профилактики.
Медикаментозная терапия нейродермита
Если появились признаки нейродермита, лечение нужно начинать незамедлительно. Его проводят комплексно с использованием препаратов:
- Противоаллергические средства. Различают препараты первого поколения («Хлопирамин», «Хлорфенирамин», «Прометазин»), второго («Кларитин», «Зиртек») и третьего поколения («Фексадин», «Ксизал», «Алерон»). Наиболее безопасными являются антигистаминные средства третьего поколения, они обладают более длительным действием, не вызывают привыкания.
- Глюкокортикоиды. Применяются в тяжелых случаях.
- Витаминные комплексы. В состав обязательно должны входить витамины А, С, В.
- Препараты ферментов. Используются, если у больного есть нарушения пищеварения. Чаще всего назначают «Фестал», «Панкреатин», «Мезим».
- Пробиотики. Помогают избавиться от дисбактериоза кишечника.
- Гепатопротектоторы. Назначают, если длительное лечение привело к нарушениям в работе печени. Самые популярные гепатопротекторы – «Карсил», «Эссенсиале».
Терапию на всех этапах контролирует дерматолог. При остром течении больному внутривенно вводят глюконат кальция и тиосульфат натрия.
Для ускорения выздоровления нужно применять борные, таниновые примочки, ихтиоловые пасты, кортикостероидные мази пролонгированного действия.
Карсил эффективно восстанавливает работу печени
Возможные осложнения
При соблюдении рекомендаций специалистов прогнозы при нейродермите в большинстве случаев благоприятные. Главным правилом, которое должны соблюдать пациенты, является исключение факторов, которые способны спровоцировать вспышку заболевания. При нарушении курса лечения или игнорировании симптомов нейродермита могут возникнуть серьезные осложнения.
- экзема Капоши;
- хронический фурункулез;
- кровоточащие экземы;
- присоединение вторичной инфекции к кожной сыпи;
- образование на кожных покровах гнойников.
Диагностика заболевания
Диагностику заболевания проводят с помощью визуального осмотра. Специалист изучает, как выглядит сыпь. Для уточнения диагноза врач назначает дополнительное обследование.
Для определения аллергена потребуется пройти обследование у аллерголога. Врач сделает кожные алергопробы в целях поиска факторов, вызывающих аллергическую реакцию.
По анализу крови специалист определит уровень СОЭ, при нейродермите он понижен. Важна информация о количестве лимфоцитов и эозинофилов в крови. При данной болезни их уровень превышен.
В качестве дополнительных диагностических процедур могут быть проведены следующие исследования:
- УЗИ кожи и подкожной клетчатки;
- биопсия кожи;
- обследование ногтей.
Дополнительную диагностику назначают для того, чтобы не спутать недуг с другими заболеваниями, имеющими схожую симптоматику:
- хроническая экзема;
- красный плоский лишай;
- узловатая почесуха.
Чтобы провести дифференциальную диагностику, при этом изучают характер высыпаний. Лечением и диагностикой нейродермита занимаются дерматолог и аллерголог.
Профилактические меры
Главной профилактической мерой при склонности к нейродермиту считается исключение факторов, способных спровоцировать обострение заболевания. Особое внимание специалисты рекомендуют уделять рациону питания. Чрезмерное употребление продуктов-аллергенов, может стать причиной появления кожной сыпи даже при наличии хорошего иммунитета.
Профилактическими мерами нейродермита являются следующие рекомендации:
- исключение из рациона продуктов, способных вызвать аллергию (или минимальное их употребление);
- своевременное лечение заболеваний эндокринной системы;
- исключение чрезмерных физических нагрузок;
- устранение сбоев в работе пищеварительной системы;
- исключение нехватки витаминов в организме;
- поддержание иммунитета специальными препаратами;
- профилактика заболеваний нервной системы;
- полноценный сон и питание.
Причины заболевания
Существует 3 распространенных причины возникновения болезни:
- Патология эндокринной системы.
- Расстройство нервной системы.
- Пищеварительные расстройства.
Заболевание может появиться в результате умственного и физического перенапряжения. Негативные эмоции и стрессы повышают риск развития болезни. Не последнюю роль играют факторы аллергического характера.
Спровоцировать обострение заболевания могут аллергены:
- шерсть животных;
- перьевой наполнитель подушек и одеял;
- косметические и парфюмерные средства;
- продукты питания;
- лекарственные препараты;
- растения и пыльца растений.
Кроме этого доказано, что нейродермит может передаваться по наследству.
Данное заболевание имеет психосоматическую природу. Психосоматику нейродермита характеризуют трудности и конфликты, связанные с психологическим фактором. Заболевание развивается под действием сильных аффектов.
Нейродермит и его причины до конца не изучены. Далеко не всегда можно с определенной точностью сказать, что именно повлияло на развитие недуга. Причины нейродермита изучаются учеными по сей день.