Атопическая бронхиальная астма — разновидность хронического поражения системы дыхания. Заболевание развивается под влиянием негативных факторов. В этом случае слизистые оболочки становятся чрезмерно чувствительными к влиянию аллергенов. Атопическая астма, которую часто также называют аллергической астмой, является недугом, который крайне важно лечить вовремя, иначе могут возникнуть необратимые последствия. Устранить заболевание полностью не удастся. Однако если медикаменты будут подобраны правильно, то можно добиться стойкой ремиссии.
Формы и виды аллергической бронхиальной астмы
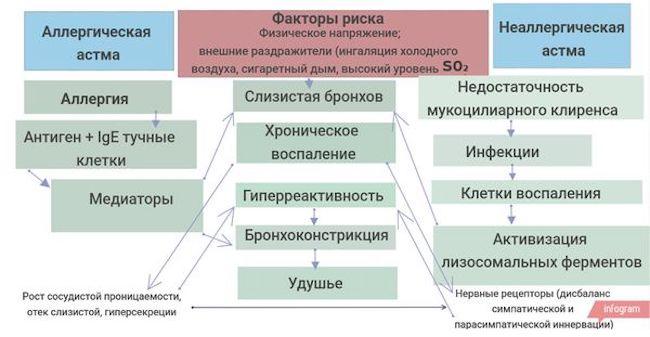
Основу развития неинфекционной аллергической бронхиальной астмы составляет аллергическая реакция. В зависимости от того, какой раздражитель ее вызвал, выделяют следующие виды:
- Бытовая атопическая астма – наиболее распространенный вид. Вызвана повышенной чувствительностью к пыли. Клинические проявления усиливаются после контакта с аллергеном: в сухом помещении, во время уборки, ремонта и пр. Они не связаны с приемом пищи, сезонностью. Снижаются в период смены домашних условий или обстановки, где запыленность менее выражена.
- Грибковая – развивается вследствие чрезмерной восприимчивости организма к спорообразованию грибков (плесень, актиномицеты, грибные поражения древесины). Приступы бронхиальной астмы усиливаются в сырых, теплых, плоховентилируемых условиях, а также при употреблении дрожжесодержащих продуктов.
- Пыльцевая – развивается вследствие попадания в организм пыльцы каких-либо растений, поэтому зачастую носит сезонный характер. Иногда в период цветения появляется перекрестная аллергическая реакция на употребление некоторых продуктов, на которых оседает пыльца.
- Эпидермальная – вызвана повышенной чувствительностью к аллергенам эпидермального происхождения – перья, шерсть, пух, волосы, перхоть и пр. Аллергенной активностью также обладает слюна, моча и экскременты животных. Обострение симптомов может наступить после контакта с животными, вследствие ношения одежды из шерсти, использования постельных принадлежностей на основе пуха, пера и пр.
- Нутритивная (пищевая) – вызвана повышенной чувствительностью к определенному продукту питания. Нередко формируется в детском возрасте до 2х лет вследствие отсутствия грудного вскармливания и замены его искусственным.
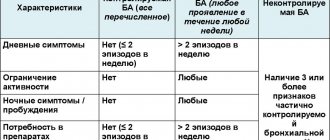
Заболевание имеет несколько форм протекания. Первая стадия, ее еще называют интермиттирующей, отличается легкой симптоматикой, редкими эпизодическими приступами (в среднем 1-2 р. в месяц). Вторая – персистирующая, отличается боле частыми приступами (до 1 р. в течение недели). Третья характеризуется ежедневными приступами, которые приносят дискомфорт и мешают нормальной жизнедеятельности. Четвертая протекает с частыми приступами, которые беспокоят пациента по 5-6 р. в день. И последняя самая тяжелая форма отличается непрекращающимися приступами и тяжелым дыханием.
Диагностика
При обостренном течении болезни точно определить ее тип намного легче, чем в период ремиссии. Сложным является лишь постановка клинико-патогенетического вида болезни. При этом пациенту рекомендуется пройти консультацию у нескольких пульмонологов и аллергологов. Сперва назначается проведение основных лабораторных исследований, рентгенографии органов дыхания, бронхологическое обследование, а также анализ показателей ФВД.
Изучая имеющийся анамнез, особое внимание уделяют проявлениям аллергии, инфекционным недугам в хронической форме. При этом выявляется связь между наблюдаемыми обострениями и рядом факторов-провокаторов, затем определяется частота приступов удушья и их тяжесть. При анализе информации, полученной при аускультации, приходят к выводу, что период ремиссии у такого больного характеризуется наличием сухих хрипов и длительных выдохов. При обострении хрипы становятся свистящими, их можно легко определить даже на расстоянии 1-2 метров.
После проведения рентгенографии дыхательных органов зачастую определяется повышенный показатель газообмена. Кроме этого, в ходе обследования удается выявить возможные осложнения заболевания. Для определения тяжести астмы рекомендуется проведение анализа показателей ФВД. При контроле обструкции бронхов пациенту подробно рассказывают как использовать прибор пикфлоуметр и проводить анализ полученной информации
Практически всегда назначается бронхоскопия, которая позволяет исключить иные причины развития бронхиальной обструкции, оценить структуру и основные характеристики смывочных вод бронхов. Наиболее значимой информацией для врача является результат бактериологического посева бронхиальной слизи, именно этот анализ определяет наличие патогенной флоры.
Стоит обратить внимание, что аллерголог обязан назначать проведение внутрикожных проб, а также специфических исследований крови, определяющих показатель IgE. Благодаря таким мерам удается исключить обструктивную форму бронхита, онкологические заболевания органов дыхательной системы, а также иные виды астматической болезни.
Непосредственно перед постановкой диагноза показано проведение УЗИ, анализ пиковой скорости выдоха, спирометрии, а также ЭКГ.
Причины возникновения заболевания
Атопическая (аллергическая) форма бронхиальной астмы может иметь различную этиологию. Выделяют следующие наиболее распространенные причины патологии:
- генетическая предрасположенность – болезнь не передается по наследству, однако вероятность развития патологии значительно возрастает в случае, если родители или один из них имеет в анамнезе атопическую бронхиальную астму;
- многократные болезни бронхо-легочной системы, в т.ч. инфекционной природы происхождения, могут спровоцировать повышенную чувствительность бронхиального дерева.
Помимо этих основных причин также есть факторы, которые значительно увеличивают вероятность развития патологии: длительное курение, проживание в помещении с повышенной сухостью или влажностью, на экологически загрязненной территории, однородное питание с большим количеством белка, длительные прием лекарственных средств, вредные условия труда и пр.
Когда необходимо обратиться к врачу
Часто атопическая бронхиальная астма проявляется ещё в детском возрасте — у ребёнка первоначально возникает сыпь по телу, слезотечение, насморк. После этого развиваются приступы кашля, возможна нехватка воздуха. При наличии данных симптомов нужно срочно посетить врача-педиатра.
У взрослых атопическая бронхиальная астма проявляется примерно так же. Если приступы кашля и нехватки воздуха (в сочетании с аллергическими проявлениями) возникают несколько раз в месяц, то нужно сразу же посетить терапевта.
Симптомы аллергической астмы
Интенсивность клинических правлений патологии может варьироваться. Симптоматика нарастает в случае продолжительного контакта с аллергеном и стихает при его устранении.
Перед приступом у пациента появляются общие аллергические реакции в виде повышенного слезотечения, выделений из носа, многократного чихания, неприятных ощущений в горле, покраснения конъюнктивы (слизистой оболочки глаза).
Аллергическая астма характеризуется, прежде всего, нарушением нормальной дыхательной функции во время приступа:
- приступообразный непродуктивный (сухой) кашель;
- нехватка кислорода, удушье;
- ощущение сдавленности, болезненность в области грудной клетки.
Это обусловлено реакцией дыхательных путей на попавший раздражитель. Бронхи сильно сужаются, вырабатывается густая слизь, которая мешает нормально дышать и препятствует поступлению кислорода в ткани, появляется брохоспазм.
Приступ развивается резко, симптоматика нарастает на фоне общего хорошего самочувствия. Заканчивается он обычно также спонтанно, как и начинался, самопроизвольно или при помощи приема медикаментов.
После приступа пациента беспокоит «свистящее» дыхание, учащенные вдохи и выдохи, одышка. Иногда выделяется небольшое количество густого бронхиального секрета – мокроты.
Профилактика
Люди, имеющие в анамнезе генетическую предрасположенность к развитию атопической бронхиальной астмы, могут снизить риск её проявления, следуя рекомендациям.
Для этого нужно:
- исключить курение;
- заниматься спортом;
- как можно чаще бывать на свежем воздухе;
- “разрабатывать” лёгкие дыхательной гимнастикой, надуванием воздушных шаров;
- своевременно лечить простудные и инфекционные заболевания;
- при наличии аллергии исключить контакт с аллергенами;
- при сезонной аллергии принимать антигистаминные средства;
- правильно питаться, добавив в рацион больше продуктов с пробиотиками (способствуют улучшению состава микрофлоры кишечника и улучшению работы органа — многие аллергические заболевания связаны именно с плохой работой кишечника);
- избавиться от вещей, на которых скапливается больше всего пыли: мягких игрушек, ковров;
- книги следует хранить в закрытых шкафах;
- регулярно проводить дома влажную уборку;
- отказаться от ароматизаторов дома, ароматических свечей, освежителей воздуха; также рекомендуется отказаться от парфюма и дезодорантов, но если это невозможно, то стоит использовать их в виде роликов и стиков;
- убрать из квартиры все цветущие растения;
- не заниматься интенсивными физическими нагрузками.
Перечисленные правила помогут также снизить частоту и выраженность приступов астмы при уже диагностированном заболевании.
Обострение астмы
Неинфекционная аллергическая астма характеризуется периодическими обострениями – астматическими приступами. В зависимости от тяжести клинических проявлений определяется объем и стратегия дальнейшей терапии. В случае легкой и средней тяжести протекания пациенты могут лечиться в амбулаторных условиях. При тяжелых обострениях требуется срочная госпитализация.
В любом случае больному требуется грамотная медицинская помощь, т.к. приступы могут угрожать жизни пациента. Если своевременно не оказать помощь, то возможно развитие следующих осложнений:
- остановка дыхания;
- сонливость, изменение или спутанность сознания, судороги вследствие гипоксии;
- гиперкапния – отравление углекислым газом;
- пневмоторакс – чрезмерное скопление воздуха в плевральной полости, которое возникает на фоне разрыва легочной ткани;
- ателектаз – спадение легочной ткани вследствие нарушения легочной вентиляции.
Вышеперечисленные состояния требуют незамедлительной доставки пациента в медицинское учреждение. Поэтому любые изменения в течение приступа – более длительный, интенсивный, должны насторожить больного и стать поводом обращения к врачу.
Помимо этих осложнений существует вероятность развития хронических патологий:
- пневмосклероз – замещение легочной ткани соединительной, которая не выполняет никаких полезных функций. Как следствие, снижается вентиляция легких, ухудшается кровообращение, развивается хроническое легочное сердце;
- эмфизема легких – уменьшение сократительной способности альвеол, что приводит к нарушению поступления кислорода в кровь и выведения углекислого газа из нее. Как следствие, развивается дыхательная недостаточность.
Осложнения
Крайне высока угроза для жизни. Если у пациента имеются тяжёлые функциональные изменения (к примеру, артериальная гипотония, гиповолемия, гипоксемия и пр.), то могут возникнуть серьёзные аритмия, асфиксия, нарушение кровообращения и даже остановка дыхания.
Также больной может столкнуться с лёгочными осложнениями, такими как:
- дыхательная недостаточность;
- ателектаз;
- бактерии в дыхательной системе;
- эмфизема;
- пневмоторакс.
Как лечить аллергическую атопическую астму

Лечение аллергической (атопической) астмы должно быть направлено на устранение аллергена, который ее провоцирует. В качестве симптоматической терапии для купирования приступов назначается несколько групп фармакологических препаратов.
Антигистаминные средства 2 поколения – это противоаллергические средства, которые купируют Н1-рецепторы. Помогают снять приступ легкой формы астмы (Зодак, Лоратадин, Зиртек, Кларитин и пр.).
Стабилизаторы мембран тучных клеток – препятствуют высвобождению гистамина и др. посредников из тучных клеток, которые провоцируют аллергию. Не снимают бронхоспазм, а предупреждают его, поэтому уместно использовать для профилактики приступа, перед контактом с раздражителем (Кромоген, Кропоз и пр.).
Модификаторы лейкотриенов – применяют с целью предупреждения приступа астмы. Снижают воспаление в бронхах, секрецию слизи, уменьшают проницаемость сосудов и отеки (Зилеутон).
Бронходилататоры – основа лечения приступов. Расслабляют бронхиальную стенку, расширяют бронхи и обеспечивают нормальную циркуляцию воздуха. Бывают пролонгированного и быстрого действия.
К первым относятся бета-адреномиметики – обеспечивают бронхорасширяющее действие на протяжении 12 часов. Назначают для сокращения числа приступов, особенно в ночное время суток, не устраняют острые приступы (Оксис турбухалер, Сальметер, Сальтос и пр.).
Бронходилататоры быстрого действия – метилксантины, практически сразу открывают дыхательные пути, их используются для быстрого купирования приступа (Теофиллин, Аминофиллин).
Глюкокортикостероиды – гормональные средства, применяются в качестве базисной терапии для купирования острых приступов, если бронхидилататоры не эффективны (Преднизолон, Флутиказон, Альвеско, Пульмикорт и пр.).
Отхаркивающие средства – снижают вязкость секрета, назначают для улучшения оттока слизи и улучшения проходимости бронхов (Амброксол, Бромгексидин).
Лекарство от аллергической (атопической) астмы должно подбираться врачом аллергологом, пульманологом. Перед назначением схемы лечения доктор учитывает интенсивность и длительность симптоматики; факторы, которые спровоцировали патологию; возраст (не все медикаменты разрешены для терапии у детей) и пр. Самолечение может не принести ожидаемых результатов и навредить здоровью.
Классификация по степени тяжести
Заболевание различается по степени тяжести:
- Легкое персистирующие течение – фаза со слабовыраженными симптомами. Не предполагает постоянной терапии. Удушающие приступы беспокоят пациента до двух раз в течение недели. Проходят самостоятельно, кратковременны по длительности, ухудшают самочувствие. Пациенту требуется консультация врача;
- Средняя степень тяжести – приступы проходят ежедневно, нарушают сон. При средней тяжести приступ снимается бронхолитиками, прописанными лечащим врачом пациента;
- Тяжелая форма – приступы возникают ежедневно, несколько раз днем и ночью. Пациент не может вести повседневную жизнь, заболевание переходит под контроль лечащего врача и медицинского персонала.
Астматическая бронхиальная астма характеризуется астматическим статусом – состоянием длительного удушья до потери сознания. Если больному не оказать квалифицированную медицинскую помощь, вероятен летальный исход.