Домашняя пыль как аллерген
Самой частой причиной атопической астмы у взрослых является домашняя пыль. На нашем материале сенсибилизация к домашней пыли выявлена у 100% больных этой формой заболевания. Домашняя пыль — естественный продукт человеческого быта, однако ее антигенный состав различен в разных климатических зонах и жилых помещениях.
В процессе наблюдения за больными определены особенности в клиническом течении, что было связано со спектром причинно-значимых аллергенов.
Аллергологическое обследование 408 пациентов включало полный набор аллергенов до 100 наименований. Обследование проводилось с использованием аллергенов домашней пыли, дерматофагоидных клещей, аллергенов пера (пера подушки), аллергенов животных (кошки, собаки, кролика, шерсти овцы) 15 наименований пыльцевыми, 32 наименований пищевыми, грибковыми, бактериальными аллергенами.
У одного больного могло определяться от 8 до 38 наименований аллергенов. В зависимости от спектра аллергенов, сочетание 2-х, 3-х и 4-х групп аллергенов, клиническое течение астмы имело свои особенности. Отмечались резко положительные аллергические реакции на региональные бытовые и эпи-дермальные аллергены.
Для больных бронхиальной астмой, проживающих в КБР, был приготовлен краевой аллерген домашней пыли, собранный в жилищах 20 больных, у которых отсутствовал эффект лечения при проведении СИТ стандартными коммерческими аллергенами. Осуществление СИТ «региональными» аллергенами позволило улучшить терапевтический эффект иммунотерапии.
У больных бронхиальной астмой, находившихся под нашим наблюдением, при аллергологическом обследовании выявлена бытовая сенсибилизация, т. е. аллергия к домашней пыли и перу подушки у 100% пациентов. Помимо основной формы сенсибилизации имелась сопутствующая аллергия к пыльце растений (25,9%) и пищевая аллергия (38,9%).
Антигенные свойства домашней пыли зависят от присутствия в ней различных видов микроскопических клещей, для которых домашняя пыль является благоприятной средой обитания, особенно для клещей рода Dermatophagoides pteronyssinus. Благоприятной средой для размножения клещей являются постельные принадлежности, в том числе перо подушки. Идеальным условием для развития и размножения клещей является также высокая влажность воздуха (75 — 80%). В домах с повышенной сухостью клещей в пыли нет или имеется незначительное количество. В сырых, старых помещениях клещи рода D. pteronyssinus обнаруживаются чаще.
У части больных отмечается сезонность в проявлении заболевания, т. е. учащение приступов удушья в теплые периоды года. Сезонность появления симптомов бронхиальной астмы связана с развитием и размножением клещей в этот период.
Аллергенный состав и антигенная активность аллергена из домашней пыли зависят от климатических и географических факторов. Распространенность клещей в разных регионах различна. В Краснодарском крае обнаружены клещи в 51,2% образцов домашней пыли, в Москве клещи найдены в 60% образцов, в Ростовской области в 73,5%, в Республике Казахстан — в 47,3%, в Чувашской — в 100%, в Литовской — в 96%.
В зарубежных странах с влажным морским климатом, таких как Голландия, Япония, Югославия, Болгария сенсибилизация к клещам среди больных бронхиальной астмой составляет от 70 до 100%.
По нашим наблюдениям в клиническом течении бронхиальной астмы у 51,4% пациентов с бытовой и эпидермальной аллергией отмечалась выраженная сенсибилизация к клещу домашней пыли, что было подтверждено резко положительными результатами кожно-аллергических проб с аллергеном клеща и данными PACT. Больных с выраженной сенсибилизацией к клещу среди взрослых выявлено больше, чем среди детей.
Атопическая бронхиальная астма, связанная с сенсибилизацией к клещам, обусловливалась жилищными условиями больных, как правило находящихся в старых, сырых, темных помещениях, в домах с печным отоплением, чаще в сельской местности, с большим количеством подушек и перин, где возникали хорошие условия для развития и размножения клещей. У этих же больных отмечалось преимущественное возникновение приступов удушья в ночное время, обычно через 2-3 часа от начала сна, четкий эффект элиминации, т. е. прекращение приступов удушья в стационаре или при смене места жительства.
Изучение сезонности проявления аллергии к клещу показало, что у части больных обнаружена сезонность в заболевании, т. е. четкая связь периодов обострения заболевания с сезоном наиболее активного размножения клеща. Так, 10,4% указывали на учащение приступов удушья в апреле-мае, 20,8% — в июне-июле. Приступы удушья особенно учащались в августе-сентябре-октябре, что часто являлось причиной диагностических ошибок: бронхиальная астма расценивалась как инфекционно-аллергическая, обострение которой связывают с наступлением холодной погоды (табл. 10).
По материалам наших наблюдений клиническое течение бронхиальной астмы с выраженным клещевым компонентом зависило от экологии жилища: у 54,3±5,1% больных приступы удушья возникали только в доме.
При сезонности, связанной с клещевым компонентом бытовой аллергии, больные отмечали, что в период август-сентябрь-октябрь учащались приступы удушья дома ночью, в постели. При этом мало беспокоил риноконъюнктивальный синдром, в отличие от больных с пыльцевой сезонностью, когда приступы удушья развивались на фоне риноконъюнктивального синдрома.
Бронхиальная астма атопической формы с выраженным клещевым компонентом в большинстве своем имела тяжелое течение, приступы удушья беспокоили каждую ночь с резким ухудшением состояния в осеннее время.
У больных с тяжелым течением астма теряла черты атопической, так как на первый план в клинической картине выходили проявления легочной недостаточности и присоединившегося бронхита. У всех этих больных в участковых поликлиниках астма интерпретировалась как инфекционно-аллергическая и у части была уже гормонозависимой.
Определение общего выявило колебания уровня его от 153 до 2000 МЕ/мл, а средний показатель составил 653,7 ± 33,2 МЕ/мл. При постановке кожно-аллергических проб с аллергеном клеща у большинства выявлены резко положительные реакции.
Приводим выписку из истории болезни
Больной К. X., 1959 года рождения (история болезни №1172) обратился в аллергологический кабинет. Страдает бронхиальной астмой несколько лет. Отмечает приступы удушья дома ночью. Проживает в селе. Дом одноэтажный, сырой, темный. Спит на перине. Приступы удушья возникают дома ночью, как только ложится спать. Особенно тяжелые приступы удушья у больного в августе-сентябре. Этот период является тяжелым не только из-за цветения амброзии, а так же из-за совпадения с периодом активного размножения клеща. Больному провели два курса специфического лечения аллергеном домашней пыли и пера подушки. Эффекта проведенное лечение не дало. На третий год больного обследовали с аллергеном клеща. Реакция была резко положительной, и больному провели курс специфической иммунотерапии бытовыми и эпидермальными аллергенами с подключением аллергена клеща. Эффект был хорошим. Больной поменял место жительства. Через несколько месяцев жена привезла его старую перину, на которой он спал раньше. В эту же ночь развился приступ удушья. Больной правильно оценил этот факт: вынес матрац и состояние улучшилось.
Этот пример подтверждает наличие бронхиальной астмы с выраженным клещевым компонентом.
У 48,6% больных не удалось выявить явно выраженного клещевого компонента, так как большинство из них (55,6%) жили в современных квартирах с хорошими бытовыми условиями. Приступы удушья беспокоили также дома ночью, но не имели выраженного элиминационного характера и не зависели от изменений условий быта. Атопическая форма заболевания в этой группе больных подтверждена положительными результатами кожно-аллергических проб с бытовыми и эпидермальными аллергенами. Аллергия к клещу у них не выявлялась.
Грибковый тонзиллит
Многие годы пытаетесь вылечить ГРИБОК?
Глава Института: «Вы будете поражены, насколько просто можно вылечить грибок принимая каждый день средство за 147 рублей…
Читать далее »
Грибковый или кандидозный тонзиллит фото
В организме здорового человека постоянно находятся различные грибки и микроорганизмы. Они практически не проявляют себя, являясь неотъемлемой частью условно-патогенной микрофлоры. При снижении иммунитет или проблемах со здоровьем грибки могут начать активное размножение, приносят серьезные внутренние заболевания и воспаления. Одним из таких является грибковый тонзиллит — особый вид поражения слизистой горла, который требует специфического лечения.
Причины болезни
Кандидозный тонзиллит или грибковая ангина
Несмотря на заражение и воспаление в горле не стоит называть этот вид микоза грибковой ангиной. Второе название заболевания – тонзилломикоз. Болезнь визуально напоминает более привычную стрептококковую ангину и представляет собой грибковое поражение миндалин.
Основными возбудителями, вызывающими тонзилломикоз, являются дрожжевые или гнилостные грибки из рода Кандида. Поэтому врачи иногда называют болезнь кандидозной ангиной. В редких случаях выделяют микозы типа сахаромицетов. Она всегда развивается без выраженного острого периода, но может осложняться взаимодействием с патогенными стрептококками.
Практически всегда грибковый тонзиллит возникает на фоне сильного ослабления организма после любых простудных или вирусных заболеваний.
Другими распространенными причинами и предрасполагающими факторами являются:
- ослабление после диеты или авитаминоз;
- хронические заболевания носоглотки или гланд;
- скрытые воспалительные процессы внутренних органов;
- неправильное питание;
- курение;
- эндокринные нарушения;
- длительный и бесконтрольный прием сильных антидепрессантов;
- онкозаболевания.
Кандидозный тонзиллит или грибковая ангина
В силу особенностей возраста и иммунитета кандидозный тонзиллит чаще встречается у маленьких детей. Случаи заболевания в первый год жизни напрямую связаны со знакомством детского организма с патогенной микрофлорой. Основной причиной в данном случае являются осложнения после молочницы или дисбактериоз.
Чаще остальных грибковый тонзилломикоз диагностируют у пациентов с определенными проблемами:
- страдающими ВИЧ;
- имеющих хронические кандидозы;
- ведущих асоциальный образ жизни;
- использующих зубные протезы;
- прошедших курс лучевой или химиотерапии.
Специалисты подчеркивают, что этот вид микоза всегда возникает на фоне сочетания двух факторов:
- защитные силы организма не могут сдержать развитие болезнетворных грибков;
- снижается количество полезных бифидобактерий, которые угнетают рост кандид.
Грибковый тонзиллит симптомы
Грибковая ангина фото
Большинство опытных отоларингологов могут отличить грибковый тонзиллит у детей и взрослых по внешнему виду слизистой горла. На небе и миндалинах появляется одновременно большое количество мелких белых пятнышек. Они могут покрывать практически всю внутреннюю поверхность глотки, гланды и заднюю стенку. При преобладании кандидозного возбудителя этот налет имеет белый молочный оттенок. Если грибки относятся к плесневелым, он приобретает зеленоватый цвет.
Пенсионеры! Не стригите грибковые ногти! Они выводятся просто: возьмите 9 гр…
Военврач: Чтобы у солдат не было грибка, они 2 раза в день…
Другими характерными симптомами являются:
- неприятный кисловатый запах изо рта;
- болезненные ощущения при глотании;
- чувство комка в горле, першение;
- слабость организма;
- нарушение вкусовых восприятий;
- увеличение лимфатических узлов на шее.
Грибковый тонзиллит в запущенной форме
Острый период при микозе продолжается от 7 до 10 дней. Для него характерно повышение температуры, снижение аппетита и общее ухудшение самочувствия. Если пациент занимается самолечением или неправильно подобрана терапия, тонзилломикоз перерастает в хроническую форму. Она характеризуется постоянной сменой полного покоя и резкого рецидива, особенно после простуды.
Если заболевание поражает организм грудничка на фоне молочницы, ребенок становится беспокойным, отказывается от питья или бутылочки, тревожно спит. Родителям сложно понять причину резкой перемены. А при кормлении грудью грибок постоянно передается от матери к малышу. Подсказкой может стать шелушение на молочной железе, зуд или покраснение.
Возможные осложнения
При сильно ослабленном организме и низком уровне иммунитета болезнь становится хронической. Грибок распространяется через лимфатическую систему, размножается в мягких тканях и внутренних органах. В запущенном состоянии грибковый тонзиллит может стать причиной воспалений сердечной мышцы и почек, нарушить функционирование печени, кишечника, спровоцировать ревматические изменения в суставах.
Отсутствие в терапии комплексных антимикотиков приводит к воспалению аппендикса, отиту среднего уха с осложнениями, абсцессов и шейного лимфаденита. Поэтому заболевание требует тщательной системной диагностики и соблюдения всех предписаний лечащего врача.
Методы диагностики
Любая ангина может привести к осложнениям, поэтому при первых симптомах необходимо обратиться к отоларингологу. Он определяет необходимые исследования и анализы, которые помогут выявить основной возбудитель и подобрать противогрибковое средство.
После предварительного осмотра через ларингоскоп берется соскоб налета на миндалинах и гортани. Дополнительно проводится:
- высевание материала на определение микоза;
- микроскопическое исследование.
Основное отличие от обычной ангины – быстрое распространение белесого налета по всей ротовой полости, включая миндалины и глотку, которое не характерно для бактериальной формы.
Грибковый тонзиллит лечение
Кандид раствор при молочнице
Комплексный подход к лечению грибкового тонзиллита направлен на восстановление баланса здоровой микрофлоры и укрепление иммунной системы. Основой становится применение специальных антимикотиков: Флуконазола или Нистатина. При выраженной аллергии их можно заменить на Орунгал или Пимафуцин, которые эффективны при наличии кандидозных грибков.
В план лечения обязательно включаются следующие процедуры:
- прием иммуностимуляторов;
- обработка зараженной слизистой горла противовоспалительными спреями (Гексоралом или Хлорфилиптом);
- снятие налета с помощью противогрибковых растворов Кандида, Ливарона или Клотримазола;
- облучение зоны образования грибкового тонзиллита ультрафиолетом;
- дополнительный прием антибиотиков (при необходимости).
Пациенту обязательно рекомендовано принимать комплексный витаминный состав, сбалансировать питание и отказаться от своих вредных привычек. При лечении грудничков обязательно требуется обследование матери.
При кандидозном тонзиллите специалисты рекомендуют дополнить терапию некоторыми народными рецептами:
- полоскание горла с добавлением масла пихты, чайного дерева или шалфея;
- лечение отварами ромашки или календулы;
- употребление настойки прополиса, меда с добавлением нескольких капель лимонного сока.
Хорошо снимает налет и помогает снизить активность грибка обычный раствор соды. Полоскание таким щелочным составом убивает возбудитель и уменьшает неприятные симптомы, особенно при наличии кандид.
В качестве профилактики рецидива необходимо больше внимания уделять своему иммунитету, вовремя лечить любое воспаление. Большое значение имеет состояние кишечника и отсутствие дисбактериоза, поэтому регулярное питание с кисломолочными продуктами должно стать приятной и вкусной привычкой.
Особенности бронхиальной астмы. Сочетанная сенсибилизация
Сочетанная сенсибилизация — это результат поливалентной сенсибилизации к 3 — 4 группам аллергенов.
Сочетанная аллергия создает трудности как в процессе диагностики заболевания — определения спектра аллергенов, так и в правильном выборе тактики лечения и последовательности лечения аллергенами при проведении специфической иммунотерапии.
Проявления сочетанной аллергии могут протекать по замедленному, немедленному, а также смешанному типам аллергических реакций и включать сенсибилизацию к разнородным аллергенам.
Сочетанная сенсибилизация пыльцевой этиологии отмечается при широко распространенных заболеваниях: атопическая бронхиальная астма, поллинозы, аллергический ринит, пищевая и лекарственная аллергия.
Значительный рост числа больных с одновременной сочетанной повышенной чувствительностью к различным аллергенам немикробного происхождения (бытовые, эпидермальные, пыльцевые и пищевые), вызывающим в организме формирование повышенной чувствительности немедленного типа с длительными периодами обострения и тяжелым течением аллергического процесса, составляют проблему разработки методов коррекции этих состояний. Проблема полисенсибилизации к пыльцевым и пищевым аллергенам подробно представлена в исследованиях С. X. Хутуевой.
Грибковая и пищевая сенсибилизация
Что это такое? Это реакция организма на грибок, который может быть как в воздухе, так и на слизистых и роговых покровах человека, чаще всего она проявляется после перенесенного грибка кожи. Грибковая сенсибилизация также является причиной возникновения астмы. Поскольку грибок хорошо распространен в природе, он часто является незаметным сожителем с человеком в любом, даже самом чистом доме. Грибы могут жить не только в пыли и стенах, но и в холодильнике, в кладовке, на продуктах или любых хлопковых изделиях.
Явление же пищевой сенсибилизации возникает вследствие действия множества факторов: плохая наследственность, отказ матери от грудного вскармливания, гельминтоз, гиповитаминоз, и любые проблемы с желудочно-кишечным трактом, что ослабляет иммунную систему. Существует понятие перекрестной аллергии. Например при аллергии на козье или коровье молоко возникает чувствительность к говядине или козлятине. А также к мясу других животных.
Бытовая сенсибилизация развивается в несколько этапов:
- Прием пищи вызывает отторжение или любые негативные реакции. Если заметили нечто подобное – обязательно срочно обращайтесь к врачу, принимайте назначенные вам препараты и соблюдайте диету.
- Хроническая сенсибилизация. На этом этапе ни диета, ни антигистаминные препараты уже не имеют никакого действия на сенсибилизированный организм.
Сенсибилизации нельзя давать развиваться до последней фазы. Так как на этом этапе развития недуга уже очень сложно вылечить болезнь и даже если исключить раздражители полностью – шансы на исцеление будут невысоки. Больного лечат посредством диеты, препаратов и курса специальных антибиотиков, под строгим наблюдением специалистов.
Критерии
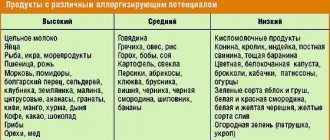
При аллергии к пыльце растений встречается аллергия к фруктам и овощам. У больных с повышенной чувствительностью к пыльце березы в качестве пищевых аллергенов выступают яблоки, вишня, персики, абрикосы, груши, морковь, сельдерей. В наших исследованиях описывается острая аллергическая реакция в виде анафилактического шока, развившегося при употреблении виноградного сока у больного с сенсибилизацией к пыльце сложноцветных и к пыльце амброзии.
Несмотря на отдельные исследования, проведенные по изучению сочетанной сенсибилизации к неинфекционным аллергенам, в настоящее время остаются неизученными особенности клинического течения бронхиальной астмы с сочетанной аллергией в зависимости от аллергенного спектра. Не разработаны вопросы взаимосвязи клинических и иммунологических диагностических критериев.
Под нашим наблюдением находилось 213 больных с сочетанной сенсибилизацией к 3 и 4 различным группам неинфекционных аллергенов. Из них 50,2% больных имели сочетанную аллергию к бытовым эпидермальным и пищевым аллергенам; у 25,3% была обнаружена сенсибилизация к бытовым, эпидермальным и пыльцевым аллергенам, а у 24,5% — к 4 группам аллергенов (бытовым, эпидермальным, пищевым и пыльцевым) (табл. 13).
Сочетанная сенсибилизация к бытовым, эпидермальным и пыльцевым аллергенам определена у 25% больных с бронхиальной астмой.
Особенности клинического течения бронхиальной астмы зависели от аллергенного спектра и клинических проявлений пыльцевой сенсибилизации.
При сочетанной бытовой и эпидермальной аллергии с сопутствующей сенсибилизацией к пыльце луговых трав, как правило, астма имела доброкачественное течение, так как пыльцевая аллергия сопровождалась только риноконъюнктивальным синдромом.
При сочетании бытовой и эпидермальной аллергии с сенсибилизацией к пыльце сорных трав, а именно к пыльце амброзии, астма приобретала рецидивирующее злокачественное течение, так как у большинства больных аллергия к пыльце амброзии сопровождалась пыльцевой астмой.
Если бытовая астма сочеталась с аллергией к пыльце луговых и сорных трав, то в период цветения луговых трав отмечался риноконъюнктивный синдром, а в период цветения сорных трав присоединялись тяжелые приступы удушья из-за аллергии к амброзии.
Пыльцевая сенсибилизация в большинстве случаев сопровождалась пыльцевой астмой: в период цветения амброзии у больных приступы удушья имели тяжелое течение, с трудом купировались из-за высокой концентрации амброзии в воздухе. Приступы удушья продолжались и зимой за счет имевшейся бытовой аллергии, но протекали легче и не сопровождались выраженным риноконъюнктивальным синдромом. У больных пыльцевая астма соответствовала периоду цветения луговых трав.
Появление пыльцевой аллергии было подтверждено наличием положительного провокационного назального теста с аллергеном амброзии, положительными результатами в PACT и позитивным базофильным тестом. У тех больных, у которых летняя сезонность заболевания была обусловлена и сенсибилизацией к клещам, имели место различия в клинических проявлениях болезни. Если при аллергии к амброзии на фоне риноконъюнктивального синдрома развивались приступы астмы, то состояние больных резко ухудшалось днем, особенно в солнечную погоду.
При выраженном же клещевом компоненте превалировали приступы удушья дома ночью, в постели. В течение суток больные отмечали постоянное, временами усиливающееся, затрудненное дыхание. Состояние больных резко ухудшалось за счет воздействия «виновных» аллергенов: днем — высокая концентрация пыльцы амброзии в воздухе, ночью — тесный контакт с клещевым аллергеном. Наличие «клещевого» компонента при пыльцевой бронхиальной астме затрудняло дифференциальную диагностику атопических и инфекционно-зависимых форм болезни.
Приводим пример тяжелого течения бронхиальной астмы с сочетанной бытовой, эпидермальной и пыльцевой сенсибилизацией.
Выписка из истории болезни №5812
Больной Б. А. направлен в аллергологическнй центр участковым врачом с диагнозом бронхиальная астма инфекционно-аллергической формы.
Жалобы больного на приступы удушья зимой и летом, насморки, заложенность носа, одышку, кашель с отделением мокроты слизистого характера.
Заболел впервые в 7-летнем возрасте, когда летом стали беспокоить насморки, чихание, зуд глаз, затем появились приступы удушья. До 15-летнего возраста болел только летом. Лечился у участкового врача амбулаторно и стационарно. С 23-летнего возраста болезнь стала беспокоить и зимой, заболевание приобрело круглогодичный характер. Зимой приступы Удушья беспокоили чаще дома ночью. В летнее время особенно тяжелым периодом считал август-сентябрь-октябрь. Необоснованные насморки, чихание, периодическая заложенность носа беспокоили и зимой, и летом.
Особенно состояние больного ухудшилось в 37 лет, когда частые астматические состояния явились основанием для назначения в участковой поликлинике преднизолона (30 мг в сутки по схеме). Приступы удушья протекали тяжело, с трудом купировались. Больной потерял трудоспособность, и в 40 лет больному определена 2 группа инвалидности. Несмотря на то, что поддерживающая доза гормональных препаратов была 4 таблетки преднизолона в сутки, приступы удушья продолжали беспокоить. Пользовался ингаляционными симпатомиметиками и теофедрином.
Профилактика сенсибилизации
Общие принципы профилактики С. сводятся к уменьшению поступления в организм различных аллергенов и ликвидации условий, способствующих С. Для этого необходимы постоянное совершенствование схем проведения прививок и повышение качества используемых препаратов, рациональное ограничение использования гетерологичных антитоксических сывороток, особенно противостолбнячных, и замена их, где это возможно, на гомологичные гамма-глобулины, ограничение бесконтрольного приема лекарственных средств, проведения санации очагов хрон. инфекции, соблюдение правил гигиены в быту, ограничивающих поступление в организм пылевых и других аллергенов, совершенствование технологических процессов в целях ограничения действия на организм промышленных аллергенов. Особое внимание должно быть уделено выявлению детей с дефицитом секреторного IgA и другими иммунодефицитными состояниями, способствующими развитию С. (см. Иммунологическая недостаточность), и коррегирующей терапии.
Библиография:
Адо А. Д. Антигены как чрезвычайные раздражители нервной системы, М., 1952, библиогр.; он же, Общая аллергология, М., 1978; Беклемишев Н. Д. Инфекционная аллергия, Алма-Ата, 1968; Беклемишев Н. Д. и Суходоева Г. С. Аллергия к микробам в клинике и эксперименте, М., 1979, библиогр.; Гущин И. С. Об элементах биологической целесообразности аллергической реактивности, Пат. физиол. и эксперим. тер., в. 4, с. 3, 1979, библиогр.; Пыцкий B. И. Кортикостероиды и аллергические процессы, М., 1976; Coombs R. R. А. a. Gell Р. G. Н. Classification of allergic reactions responsible for clinical hypersensitivity and disease, в кн.: Clin, aspects immunol., ed. by P. G. H. Gellj a. o., p. 761, Oxford a. o., 1975.
Явления сенсибилизации наблюдаются в биологии, медицине, психологии, химии и физике, а также еще нескольких областях науки. При этом под термином подразумеваются совсем разные вещи. О чем же идет речь?
Оглавление диссертации Котов, Владимир Сергеевич :: 2002 :: Москва
Глава 1. ПРОБЛЕМА АЛЛЕРГИЧЕСКИХ ЗАБОЛЕВАНИЙ ЛЕГКИХ, ОБУСЛОВЛЕННЫХ ГРИБКОВОЙ СЕНСИБИЛИЗАЦИЕЙ, У ДЕТЕЙ (Обзор литературы).8.
Глава 2. ХАРАКТЕРИСТИКА НАБЛЮДАВШИХСЯ БОЛЬНЫХ ДЕТЕЙ И ИСПОЛЬЗОВАННЫЕ МЕТОДИКИ ИССЛЕДОВАНИЯ.26.
Глава 3. АЛЛЕРГИЧЕСКИЙ БРОНХИТ У ДЕТЕЙ, ИМЕЮЩИХ СЕНСИБИЛИЗАЦИЮ К ГРИБКОВЫМ АЛЛЕРГЕНАМ.33.
Глава 4. БРОНХИАЛЬНАЯ АСТМА У ДЕТЕЙ ПРИ ИХ СЕНСИБИЛИЗАЦИИ К ГРИБКОВЫМ АЛЛЕРГЕНАМ.51.
Глава 5. ЭКЗОГЕННЫЙ АЛЛЕРГИЧЕСКИЙ АЛЬВЕОЛИТ У ДЕТЕЙ, ИМЕЮЩИХ СЕНСИБИЛИЗАЦИЮ К ГРИБКОВЫМ АЛЛЕРГЕНАМ.71.
Глава 6. АЛЛЕРГИЧЕСКИЙ БРОНХОЛЕГОЧНЫЙ АСПЕРГИЛЛЕЗ У ДЕТЕЙ.93.
Глава 7. ОБСУЖДЕНИЕ РЕЗУЛЬТАТОВ И ЗАКЛЮЧЕНИЕ.116.