Причины реакции на холод
- Длительные хронические заболевания: гайморит, синусит, кариес, тонзиллит;
- Сбои в эндокринной системе;
- Ослабление иммунной системы;
- Наличие гельминтов в организме человека;
- Патологии почек, заболевания ЖКТ, печени и других органов;
- Простуда, стресс и онкология;
- Наследственная предрасположенность;
- Инфекционные болезни: ветрянка свинка и пневмония;
- Аллергия на пыль, шерсть животных, пыльцу;
- Длительный прием антибиотиков;
- Генетически запрограммированная повышенная проницаемость кожи и слизистых.
Избавляемся от аллергии на холод своими силами
Полезные советы:
Можете также почитать:Почему зимой шелушится кожа на лице?
- За полчаса до выхода на улицу смазывайте руки и лицо питательным кремом, который поможет защитить чувствительную кожу.
- Всегда наносите защитную гигиеническую помаду. Лучше всего ту, в составе которой есть масло авокадо или масло ши.
- Перед выходом из дома, а также сразу после улицы выпивайте горячий чай с лимоном или с клюквой.
- Выйдя на улицу, старайтесь не дышать слишком глубоко, чтобы не травмировать слизистые и легкие.
- Ешьте больше орехов, жирной рыбы (лосось, семга, скумбрия), сыра, заправляйте салаты оливковым маслом.
- Постарайтесь питаться гипоаллергенной пищей, так как возникновение одного вида аллергии провоцирует развитие другого.
- Летом можно укрепить организм закаливанием. Обливание холодной водой поможет подготовить тело к воздействию холода.
- Перед началом зимы рекомендуется пройти курс лечения антигистаминными препаратами, чтобы снизить вероятность аллергических реакций.
- Избегайте стресса, так как он ослабляет защитные реакции организма.
- Укрепляйте иммунитет. Ведите здоровый образ жизни, занимайтесь спортом и правильно питайтесь.
Виды холодовой аллергии
Аллергия на холод характеризуется разнообразием видов и форм проявления
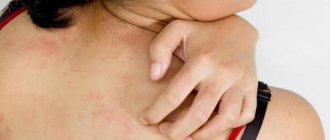
Холодовой дерматит – кожа сильно чешется и зудит. При тяжелой форме заболевания может наблюдаться отечность всего тела.
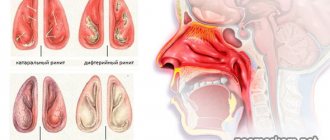
Холодовой насморк – сопровождается выделением жидкости из носа, частым чиханием, общей слабостью и головными болями; выделения из носа наблюдаются только на холоде, когда человек заходит в теплое помещение, насморк прекращается;
Холодовый конъюнктивит – в морозные дни могут сильно болеть и слезиться глаза;
Холодовая астма – наиболее опасный вид аллергии, который сопровождается приступами удушья и выраженной одышкой;
Холодовая эритема (крапивница) – характеризуется сильным покраснением кожи и выраженной болезненностью определенных участков тела.
Холодовая крапивница подразделяется на несколько видов
Острая или хроническая. При данном виде аллергии на лице и руках начинается сильное раздражение, сыпь и зуд, появляются волдыри. Могут краснеть отдельные участки тела, внешне это похоже на укусы насекомых. Высыпания нередко сопровождаются вялостью, ознобом, болезненными ощущениями в области суставов и мышц. Приступы обострения могут продолжаться в течение нескольких недель и даже месяцев, пока на улице стоит холод.
Рецидивирующая. Обычно она возникает в определенные времена года – осенью, зимой и холодной весной (чаще всего проявляется в период с начала осени до середины весны). Однако обострения могут случаться в разные времена года, в зависимости от температуры воздуха. Обострение аллергической реакции на холодную воду может начаться в любой сезон.
Рефлекторная. Возникает исключительно при охлаждении всего тела, но, при этом , высыпания могут проявляться только на одном участке тела.
Наследственная. Передается из поколения в поколение. Заболевание выражается в форме пятнисто-папулезных высыпаний и жжения. Иногда аллергия сопровождается лихорадочными состояниями, ознобом, болевым синдромом в суставах.
Особенности наследственной аллергии: это генетически запрограммированная мутация гена; возникает при незначительном переохлаждении (сквозняк, поток лёгкого ветра); не является молниеносным ответом на аллерген, может развиваться несколько часов; характерны воспалительные изменения в лабораторных показателях (лейкоциты, СРБ, СОЭ); возникает на фоне воспалительных заболеваний; отрицательные провокационные пробы со льдом.
Правила безопасности
Чтобы минимизировать проявления холодовой крапивницы рекомендуется:
- избегать переохлаждения;
- принимать теплый душ, споласкивать лицо теплой водой;
- одежда должна быть из хлопка или мягкой шерсти, не синтетическая!;
- в зимний период обязательно носить шапку и шарф;
- исключить из рациона холодную пищу / напитки;
- исключить занятия спортом на свежем воздухе в холодное время года;
- использовать защитные кремы и бальзамы, для лица, губ и рук (лучше из сегмента аптечной косметики);
- применять антигистаминные препараты в период обострения крапивницы по схеме, назначенной лечащим врачом.
Симптомы холодовой аллергии
Характерные симптомы, которые можно наблюдать на любых участках кожи, реагирующих на холод.
- Отечность, краснота кожи на лице и высыпания на руках;
- Сухость, шелушения, которые возникают позднее;
- Жжение и зуд кожи на щеках и в районе лба — как реакция на ветер и переохлаждение;
- Высыпания в виде пупырышек и маленьких волдырей на закрытых участках — бедрах, лодыжках или по всему телу;
- Признаки респираторных заболеваний (чихание, насморк), которые проявляются на холоде, но исчезают в теплом помещении;
- Слабость и головные боли;
- Нередко могут появляться синяки на участках высыпаний через 24-48 часов;
Что может вызывать реакцию
- Морозная погода: воздействие низкой температуры воздуха в течение нескольких минут и дольше.
- Потоотделение: реакция может возникнуть даже в тёплый день. Ветерок быстро охлаждает влажную кожу, вызывая высыпания.
- Посещение бассейна. С плаванием надо быть особенно осторожным. Ускоренное сердцебиение в сочетании с аллергической реакцией могут спровоцировать резкое снижение артериального давления.
- Холодный раствор для внутривенного введения. Охлаждённый раствор для капельницы может привести к аллергической реакции и боли в конечности, через которую он вводится, если человек страдает от аллергии на холод.
- Охлажденные продукты и напитки: употребление холодных продуктов (мороженное, вода со льдом) может привести к распуханию языка и окружающих тканей.
- Прохладные и холодные поверхности: соприкасание с холодными поверхностями (если сидеть на холодном камне) может закончиться развитием аллергической сыпи на контактном участке.
- Холодный воздух в помещении: посещение интенсивно кондиционируемого помещения в летний день может привести к аллергической реакции на открытых участках кожи, заложенности носа от вдыхания прохладного воздуха и, возможно, чувству усталости.
- Нарушение кровотока: действия, которые напрягают мышцы и нарушают кровоток, могут охлаждать задействованные части тела, вызывая зуд и высыпания.
Если вы обнаружили у себя один из вышеперечисленных симптомов, скорее обращайтесь к аллергологу или дерматологу для уточнения диагноза
Не ставьте диагноз сами и не запускайте болезнь!
PRO ЗДОРОВЬЕ
20.03.2011 АЛЛЕРГИЯ НА ТАЮЩИЙ СНЕГ
Ещё несколько лет назад пик проявления аллергических реакций приходился на май месяц. Цветение первых растений и распускающихся почек способствовало сезонному обострению аллергии. Однако, за последние несколько лет картина резко изменилась, кривая роста аллергических реакций начинает резко ползти вверх уже в начале марта, когда сугробы неубранного снега на улицах нашего города только начинают проседать под лучами солнца, а весна робко пытается вступить в свои права.
Почему же приступы ринита и прочих сопутствующих аллергии проявлений атакуют нас так рано? Почему же люди, которые раньше вообще не знали, что такое аллергическая реакция, заходятся в приступе кашля и искренне недоумевают, когда у них начинают слезиться глаза и першит в горле?
Как отмечают аллергологи, причин раннего наступления периода аллергии несколько. Главная из них — реагенты, которые используют зимой для обработки тротуаров и проезжей части. Если в прошлые бесснежные зимы их засыпали и заливали в меньшем количестве, то в последние годы их применение выросло в разы. К тому же малое количество оттепелей способствует накоплению реагентов в снеге и их массовому вымыванию в процессе таяния, пик которого приходится как раз на март месяц. Снег на городских улицах как губка прекрасно накапливает вредные вещества, производимые автотранспортом и промышленными предприятиями. У нового явления есть даже неофициальное название — «аллергия на тающий снег»!
А теперь вдумайтесь, какие химические элементы содержатся в этой снежной массе в законсервированном виде? Это оксиды свинца, сажа, соли тяжёлых металлов и т.д. Одним словом, вся таблица Менделеева в процессе таяния впитывается в почву и разносится ветром по нашему городу, т.е. попадает в атмосферу и в наши лёгкие, провоцируя различные виды аллергических реакций.
Масштабы эпидемии
По своему размаху эпидемию аллергии уже можно сравнивать с эпидемией гриппа. Она угрожает столь же значительной части населения и имеет ярко выраженный сезонный характер. Примерно 20 % петербуржцев в той или иной степени страдает аллергическими заболеваниями, а среди детей этот процент достигает 30! Каждый год ситуация только ухудшается. Статистика красноречиво свидетельствует о тенденция распространения аллергии и устойчивом росте количества страдающих от неё.
Сегодня список внешних проявлений аллергии выглядит примерно так: резь или жжение в глазах, слезоточивость, чихание, отеки, насморк, свистящее дыхание, отдышка, снижение слуха, различные кожные высыпания, тошнота и всё та же головная боль. Известна и самая опасная форма аллергии – анафилактический шок. Наступить он может как через несколько секунд после попадания аллергена в организм, так и в период до пяти часов. И тогда – потеря сознания, резкая одышка, судороги, сыпь по всему телу, рвота – нужно срочно вызывать «скорую помощь».
Снег растаял? Прочь из парка!
Конечно, анафилактический шок – это крайность. Тем не менее, аллергия – коварное, неприятное и, увы, трудно поддающееся лечению заболевание. Её разновидностей довольно много (в частности, пищевая, холодовая, на бытовую химию, на тающий снег и др.).
Весной, особенно в марте и начале апреля, помимо опасности содержащейся в тающем снеге, необходимо обратить внимание на ещё одного невидимого врага — споры плесневых грибов. Особую опасноть таят в себе именно плесневые грибы: с наступлением тепла они начинают размножаться и расти. А ведь и в домашних условиях именно этот аллерген – второй по распространенности после клещей домашней пыли!
Уличный вариант появления симптомов аллергии прост: вы выходите в парк или сквер прогуляться и подышать воздухом, и в дыхательные пути тут же начинают попадать споры плесневых грибов, обитающих в сырой земле, оттаявших прошлогодних листьях, траве и хвое. Еще больший риск при весенних работах в саду или на огороде. Помимо респираторных проблем (насморк, покашливание, першение в горле, одышка) и аллергического конъюнктивита («синдром тающего снега»), могут быть и кожные проблемы – атопический дерматит (экзема). Поэтому такие прогулки нужно исключить.
Кстати, если проявилась реакция на прелые листья и траву, то скорее всего есть реакция и на бытовую плесень (зона риска в квартире – ванная), и, возможно, на землю в горшках с комнатными цветами. Поэтому эти источники плесени нужно исключить.
Коварный поллиноз
Вызывает поллиноз пыльца цветущих растений, и городские жители болеют им в 6 раз чаще, чем сельские жители. Не стоит верить слухам о безобидности поллиноза, они сильно преувеличены. Ведь при его прогрессировании уже через 2-4 года после начала заболевания оказываются затронуты нижние отделы дыхательных путей, что приводит к развитию пыльцевой бронхиальной астмы.
Впрочем, от поллиноза страдает не только дыхательная, но и нервная система: у больного появляется раздражительность, быстрая утомляемость, возможны депрессии и приступы мигрени. В отдельных случаях наблюдаются поражения зрительного и слухового нервов и даже поражения сосудов мозга, описаны случаи пыльцевой эпилепсии. При попадании пыльцы с пищей в желудочно-кишечный тракт у некоторых больных появляются тошнота, рвота, поносы, резкие боли в животе в сочетании с крапивницей. Проникнув в кровоток, частицы пыльцы могут также вызвать реакцию в суставах по типу ревматической.
Почему именно жители городов, в т. ч. Петербурга, в основном подвержены поллинозу? Дело в том, что из-за неблагоприятной окружающей среды (выхлопные газы автомобилей – их количество возросло в разы, выбросы предприятий и т. д.) слизистые оболочки носа и глаз находятся в состоянии хронического воспалительного или дистрофического процесса. Поэтому сразу же появляется активная реакция на каждый новый раздражитель. Причем ни о каком пожизненном иммунитете к аллергии говорить не приходится: даже организм зрелого человека может дойти до критической точки и спасовать перед той же пыльцой. Опять же достаточно среагировать только один раз, и при очередной встрече с минимальным количеством аллергена симптомы будут налицо.
Что такая встреча весьма вероятна, сомневаться не приходится: пыльца переносится ветром на расстояние до 300-400 километров. Поэтому если в вашем петербургском микрорайоне та же береза пока не цветет, то её «родственники» могут прислать привет из соседней Новгородской или иной южной области. Вообще, относительно спокойно себя можно чувствовать разве что на высоте 5000 метров над уровнем моря и в районах вечной мерзлоты: туда пыльца не добирается…
Пыльцу до осени…
Как рассказала петербургский специалист по пыльце кандидат географических наук Ольга Дзюба, для каждой климатической зоны характерны свои пыльцевые аллергены. На Северо-Западе России это преимущественно ветроопыляемые древесные и кустарниковые растения (вяз, лещина, ольха, ива, береза), а также луговые травы (лисохвост, мятлик, тимофеевка).
Однако у поллиноза существует три периода активности: весенний, летний и летне-осенний. Первый длится с середины апреля до конца мая и связан с цветением деревьев, прежде всего ольхи и березы. Доля больных в этот период – порядка 10 %. Летний период самый опасный, т. к. на него приходится – 70-80 %. По времени это с начала июня до конца июля, когда цветут луговые злаковые травы: тимофеевка, мятлик, пырей, жостер. С конца июля до октября наступает пора сложноцветных (полынь) и маревых (лебеда), что грозит неприятностями примерно 6 % аллергиков – это жертвы летне-осеннего периода. Кроме того, аллергологи выделяют октябрьскую вспышку поллиноза: активный листопад, особенно в сухую теплую погоду, высвобождает содержащуюся в листьях пыльцу.
Как защититься от поллиноза? Потенциальным жертвам в период цветения «их» растений (это определяется с помощью аллергопробы) необходимо по возможности оградить себя от контакта с пыльцой. Ведь чем чаще контакты и чем выше концентрация аллергена, тем тяжелее протекает болезнь.
Понятно, что в этот период нужно держаться подальше от полей и лесов, не приносить в дом цветов. Придя с улицы, стоит сразу переодеться и вымыть голову, т. к. на одежде и в волосах может оставаться пыльца. Особенно интенсивно она выделяется в ранние утренние часы. Отсюда совет — не спите с открытыми окнами ночью.
Когда идет дождь, то концентрация пыльцы в воздухе намного меньше, чем в сухой солнечный день. Для аллергиков все наоборот: чем лучше погода, тем хуже им. Если болезнь традиционно протекает очень тяжело, то в наиболее неблагоприятный период лучше всего взять отпуск и уехать к морю или в ту местность, где преобладают хвойные леса.
Принимаем меры заранее
В период обострения врач обычно назначает аллергику прием антигистаминных препаратов. При этом важно периодически менять лекарство, чтобы не развилось привыкание. В случае неэффективности лекарства врач может назначить гормональные средства по индивидуальной схеме в зависимости от тяжести состояния пациента. При лечении используются и методы гипосенсибилизации: пациенту заранее в микродозах вводят аллерген, чтобы постепенно приучить организм к предстоящему контакту с ним.
К сожалению, лечение обычно длительное. К тому же с течением времени болезнь может прогрессировать, круг аллергенов расширяется: часто к ним присоединяются домашняя пыль, шерсть животных или, например, запахи. Та же некачественная косметика и дезодоранты раздражают слизистую и служат своеобразными воротами для развития различных форм аллергии. Наиболее аллергенными компонентами косметики являются красители, отдушки, животные жиры. Поэтому оптимальный вариант – покупать её в аптеках или специализированных магазинах. К тому же нужно учитывать и то, что качественный товар по определению не может стоить дешево. При приобретении новой для вас продукции следует провести тест: нанесите немного средства на локтевой сгиб или на кожу за мочкой уха и подождите хотя бы 12 часов (в идеале должно пройти не менее 36 часов). При отсутствии каких-либо последствий эту косметику или другие парфюмерные товары можно приобретать.
Основная концепция адекватного лечения аллергии и астмы основывается на комплексном подходе, включающем в себя сочетание медикаментозной терапии с методами остеопатии, рефлексотерапией, гомеопатией, а иногда и психотерапией. Только тогда можно достичь положительного эффекта.
При первых симптомах не стоит затягивать с визитом к аллергологу. В Петербурге бесплатную помощь оказывают свыше десяти аллергологических кабинетов для взрослых, есть ряд платных клиник. Сегодня в Петербурге разработана система доклинической диагностики, т.е. врачи имеют возможность прогнозировать риск развития заболевания, когда еще нет проявлений аллергии. Суть методики проста: человек отвечает на 12 вопросов анкеты. После этого ответы анализируются, и точность прогноза достигает 80 %. При предрасположенности к заболеванию выполняется дополнительное исследование.
Еще один путь – работа с новорожденными, которая позволяет выявить группу риска и провести первичную профилактику аллергических болезней у детей не медикаментозными средствами. С возрастом возможны даже рекомендации по выбору профессии: потенциальный аллергик не может быть фармацевтом, парикмахером, кондитером. Забота о качестве жизни аллергика должна начинаться с первых лет жизни.
Подготовил Петр Берестов
Также благодарим Петра Васильевича Ивченкова за помощь в подготовке данного материала.
Название: Аллергия на тающий снег Количество показов: 1474 Автор: Пётр Берестов
Диагностика холодовой аллергии
Диагностика аллергии на холод, как и любой другой аллерготест обязательно должен проводиться в медицинском центре, где есть все средства и возможности для оказания немедленной помощи.
Список лабораторных тестов для диагностики
- Общий анализ крови;
- Общий анализ мочи;
- Биохимический анализ крови;
- Выявление чувствительных к криоглобулину лимфоцитов;
- Кожные тесты (для исключения сопутствующих аллергий).
- Провокационный тест с кубиком льда;
- TempTest .
Что показывают эти тесты
Общий анализ крови. Результаты общего анализа крови помогут обнаружить увеличенное количество лейкоцитов, эозинофилов и СОЭ (скорости оседания эритроцитов). Эти изменения указывают на то, что в организме протекает аллергический процесс. Однако делать выводы только на основе анализа крови не правильно, поскольку такие же результаты характерны для глистной инвазии.
Общий анализ мочи. Увеличенное содержание белка в моче говорит о вероятном воспалительном процессе мочевыводящей системы, например, гломерулонефрите, который развивается как осложнение аллергии.
Биохимический анализ крови. Этот анализ покажет увеличенное количество циркулирующих иммунных комплексов, белков острой фазы воспаления, и увеличение общего уровня иммуноглобулина Е.
Такие изменения подтверждают аллергическую реакцию в активной фазе, но не дают точной информации об аллергене.
Выявление чувствительных к криоглобулину лимфоцитов. Если результаты теста будут положительными, это означает, что именно холод является причиной развития аллергии.
Кожные тесты. Кожные тесты проводят, если есть сомнения в том, что именно холод стал причиной аллергической реакции. Довольно часто лимфоциты, чувствительные к криоглобулину, не возможно обнаружить в крови.
А если отсутствуют важные доказательства реакции организма на холод, то понятны и сомнения. Поэтому необходимо удостовериться, что аллергию провоцирует холод, и она не является перекрестной реакцией на какой-то другой аллерген.
Тест Дункана или тест с кубиком льда. Проверку чувствительности к низким температурам обычно проводят с помощью кубика льда, который на несколько минут прикладывают к коже. Если реакция на холод положительная, место соприкосновения кожи со льдом покраснеет, отечет и на нем может появиться сыпь.
TempTest Помогает определить общую чувствительность организма к низким температурам. TempTest отличается от теста с кубиком льда тем, что с его помощью можно не только выявить холодовую крапивницу, но и определить какой температурный диапазон вызывает появление симптомов.
Пациент кладет руку на панель прибора, снабженную термопленкой, на 5 минут. Термопленка непрерывно генерирует весь спектр заданных температур. С помощью этой процедуры и определяются пороговые температуры для образования холодовой крапивницы.
Как избавиться от аллергии на холод?
Во-первых, прежде чем начинать лечение, следует исключить наличие у человека тех заболеваний, которые провоцируют развитие холодовой аллергии.
Во-вторых, можно применять симптоматическое лечение. При наличии кожных высыпаний применяйте антигистаминные мази, которые ускорят заживление кожных покровов и уменьшат отечность. Если основные проявления болезни – это слезоточивость и насморк, помогут антигистаминные капли.
В-третьих, перед тем, как выйти на улицу, необходимо максимально закрыть кожные покровы: не забывайте надевать шапку и капюшон, объемный шарф, варежки или перчатки. Врачи рекомендуют особенно защищать от мороза ноги, хоть они и не относятся к открытым участкам тела. Надевайте теплые колготки и носки, высокие сапоги. Одежда, соприкасающаяся с телом, не должна быть из шерсти или из синтетики. Лучше выбирать льняные или хлопковые вещи.
Если самостоятельно принятые меры не помогают, следует обратиться к врачу, который подберет необходимое лечение, основываясь на симптоматике и на данных ваших анализов. Вам следует обратиться либо к участковому терапевту, либо напрямую к аллергологу.
В зависимости от симптомов, врачи применяют медикаментозное лечение
Признаки аллергического кашля у взрослых и его лечение
Кашель может сигнализировать о развитии различных заболеваний. Часто люди путают кашель аллергической природы с проявлением острого респираторного заболевания (фарингитом, ларингитом, бронхитом) и начинают лечить его медикаментами от простуды или антибиотиками.
Такая терапия будет не только неэффективной, но и может серьезно усугубить ситуацию. Поэтому важно уметь распознавать симптомы аллергического кашля, а также знать, как с ними бороться. В этой статье мы подробно рассмотрим данную тему и ответим на все важные вопросы.
Причины развития аллергического кашля
Кашель при аллергии возникает в ответ на попадание в организм элемента (вещества), на которое иммунная система отвечает гиперактивацией. В большинстве случаев приступы кашля вызывают аэроаллергены – вещества, находящиеся в воздухе.
Причиной проявления кашля при аллергии могут выступать следующие факторы:
- пыльца сорных и лекарственных трав, деревьев, различных цветов (садовых, полевых, цветов овощей и т.д.);
- бытовые аллергены. К этой категории относятся средства бытовой продукции в форме аэрозолей (спреи, освежители, пудра, румяна), порошок и иные моющие средства, книжная или домашняя пыль, дым табака;
- плесневые грибы;
- частицы эпидермиса: перья, пух, шерсть или перхоть питомцев, птиц;
- вакцины и лекарства;
- укусы пчел или ос;
- некоторые продукты питания.
Механизм развития кашля при аллергии
Кашель проявляется при раздражении бронхов, вызванном попаданием в организм аллергенов. Вещество, выступающее в роли аллергена, вступает в химические реакции с иммуноглобулинами – белками крови, отвечающими за иммунную систему.
В ходе такого процесса из этих клеток высвобождается гистамин, вызывающий развитие аллергической реакции у человека.
Попадая в кровь, это вещество оказывает негативное воздействие на работу организма, вызывая такие отклонения, как:
- спазмы мускулатуры дыхательной и пищеварительной систем;
- отеки сосудистых стенок;
- выброс адреналина;
- повышение показателей артериального давления.
Именно спазмы и раздражение бронхов провоцирует развитие аллергического кашля.
Симптомы аллергического кашля и его отличия от простудного
Несмотря на то что аллергический кашель схож с простудным, его можно отличить по ряду определенных признаков. Лечение можно начинать, только убедившись в аллергической природе его происхождения! Также человеку стоит постараться вспомнить, что предшествовало проявления такого состояния – заражение, переохлаждение или же контакт с аллергеном.
Различают 2 кардинальных отличия аллергического кашля от воспалительного или бактериального:
- цвет мокроты. При аллергии мокрота всегда прозрачная;
- механизм развития кашля. Аллергический кашель у взрослого человека на первой стадии всегда приступообразный и может длиться от 2-3 часов до 3-4 дней. Затем начинается его вторая стадия, характеризующаяся выделением небольшого количества мокроты прозрачного цвета и средней вязкости.
Такое развитие событий при аллергической реакции связано с возникновением спазмов и сильной отечности слизистой дыхательных путей. В первое время человека мучает сильный бронхоспазм, он не может контролировать приступы кашля. Чтобы предотвратить возможное удушье, организм смягчает раздражение бронхов, выделяя слизь.
Кроме того отличительными симптомами кашля при аллергии являются:
- он проявляется неожиданно, чаще всего в ночное время;
- бывает сухим. Лишь после длительного приступа кашля человек может отхаркнуть небольшое количество прозрачной слизи;
- сопровождается сильным зудом в гортани и затрудненным дыханием;
- не наблюдается повышение показателей температуры тела;
- на кожных покровах может наблюдаться сыпь, дерматит;
- горло не краснеет, дискомфорта при глотании не возникает;
- переход сухого типа кашля во влажный не наблюдается;
- чаще всего возникает в весенний период.
Аллергический кашель отличается сухим и лающим характером, человек не в состоянии его контролировать. Такое состояние сопровождается невозможностью нормально вдохнуть, хрипами и свистом в груди. А при респираторном заболевании он все же поддается контролю, быстро переходит в мокрый, принося облегчение.
Диагностические мероприятия
Если сухой кашель при аллергии не проходит продолжительное время, стоит посетить аллерголога, терапевта или пульмонолога. Они проведут необходимый осмотр и направят на лабораторное обследование.
Для выявления раздражителя и причины аллергического кашля могут быть назначены следующие виды дифференциальной диагностики:
- развернутый анализ крови;
- мазок из зева и полости носа;
- исследование мокроты;
- флюорография;
- пробы с кожных покровов;
- бронхоскопия;
- электрокардиограмма;
- рентгенография;
- спирометрия;
- биопсия;
- реакция Манту;
- ПЦР-диагностика.
Выявление клеток-эозинофилов в количестве от 5% и повышение уровня иммуноглобулина Е в крови будет свидетельствовать о развитии аллергии.
Что предпринять в первую очередь?
Чтобы облегчить состояние и купировать сильные приступы кашля, можно предпринять следующие меры:
- если известен аллерген, необходимо полностью исключить контакт с ним;
- прополоскать горло и промыть носовые проходы раствором соли или водой;
- принять антигистаминный препарат;
- провести влажную уборку и удалить пыль со всех поверхностей, в том числе и с верхних шкафов и труднодоступных мест;
- проветрить помещение;
- убрать из комнаты все вещи и предметы, способные накапливать пыль: ковры, пледы, одеяла. Или можно их заменить на гипоаллергенные с синтепоновым наполнителем;
- убрать из помещения домашних питомцев и исключить контакт с ними;
- стирать вещи только хозяйственным или детским мылом.
Предприняв такие меры, необходимо посмотреть на реакцию организма. Если кашель не отступает, обязательно обратитесь к аллергологу.
Лечение аллергического кашля
Лечение аллергического кашля в стационаре проводят по следующей схеме:
- Назначение антигистаминных препаратов. Эта группа медикаментов, понижающих уровень гистамина. Среди них можно выделить препараты старшего поколения, к примеру, Тавегил, Супрастин и Диазолин. Но они вызывают такие побочные эффекты, как сонливость и вялость, поэтому противопоказаны лицам, управляющим транспортными средствами или занятым на работах, требующих быстрой реакции. К тому же они вызывают быстрое привыкание и перестают со временем помогать. Поэтому стоит отдать предпочтение средствам нового поколения, таким как: Зиртек, Задитен или Кларитин. Они отличаются продолжительностью действия и не влияют на самочувствие. Но принимать их следует только после одобрения врача. Также следует знать, что если аллергеном выступает пыльца или цветки растений, используют Кетотифен.
- Применение бронхолитиков. Такие лекарства призваны расслаблять мускулатуру бронхов и устранять спазмы, что значительно облегчит откашливание. К примеру, могут назначить Сальбутамол, Бекламетазон или Эуфиллин. Их можно купить в форме ингаляторов или же в таблетках.
- Использование муколитиков или отхаркивающих лекарств. К помощи таких средств прибегают в случаях, когда кашель сопровождается трудноотделяемой прозрачной мокротой. Они способствуют разжижению слизи в бронхах и улучшают процесс откашливания. Самыми эффективными считают Бромгексин, Амброксол и Мукалтин.
- Назначение энтеросорбентов. Их целесообразно принимать только в случаях, когда кашель вызван попаданием аллергена в организм с пищей. Средства с сорбирующим действием способны быстро вывести токсины из организма и нейтрализовать их, очистив тем самым организм. Эффективными признают такие сорбенты, как Смекта, Полипефан, Энтеросгель, Полисорб.
Кроме того в условиях стационара могут назначить некоторые процедуры, направленные на борьбу с конкретным аллергеном. К примеру:
- десенсибилизацию. Такая процедура напоминает вакцинацию. Человеку под кожу вводят маленькую дозу аллергена. Постепенно дозировку вводимого вещества увеличивают, уменьшая при этом промежутки времени между инъекциями. Это позволит организму привыкнуть к аллергену, снижая его чувствительность. Но такое лечение является длительным и требует времени. При этом аллерген должен быть точно известен. Например, это может быть шерсть питомцев, пыльца растений или укусы насекомых;
- очищение крови (гемосорбцию, иммуносорбцию, плазмоферез, лимфоцитоферез). Такие методы используют лишь в тяжелейших случаях, когда требуется очистить организм от антител и аллергенов. При иммуносорбции и гемосорбции кровь очищают от вредных элементов, пропуская ее через поглотители (специальные сорбенты). При лимфоцитоферезе и плазмоферезе кровь разделяют на части и обрабатывают очищающими веществами.
Ингаляции
Сухой, лающий кашель и его сопутствующие симптомы у взрослых лечат также с помощью небулайзера – прибора, предназначенного для проведения ингаляций при бронхитах, трахеитах, простудах и фарингитах. Его заполняют физиологическим раствором или минеральной водой. Аппарат превращает всю жидкость в пар, помогающий очистить дыхательные пути от раздражителей (аллергенов) и увлажняющий их слизистую.
Минеральную воду можно заменить специальными растворами:
- «Пульмикорт»;
- «Беродуал»;
- «Эуфиллином»;
- «Вентолином»;
- «Беротек».
Такие препараты помогают расширить просвет бронхов, облегчая тем самым дыхание и уменьшая спазмы. Применять и разводить такие растворы для ингаляций необходимо строго по инструкции или предписанию врача.
Вместо аптечных растворов для проведения ингаляций можно применять и травяные настойки, приготовленные из таких растений, как:
- листья дурмана;
- шалфей;
- рожь посевная;
- ромашка;
- чабрец.