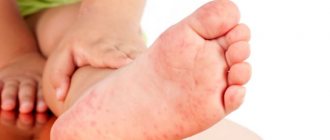
Аллергия на щеках у маленьких детей является достаточно распространенным заболеванием. Практически каждый младенец страдает от аллергических проявлений. Развитие этого заболевания объясняется ослабленным иммунитетом новорожденного ребенка, когда любое вещество, попавшее в организм, вызывает аллергическое раздражение.
Наиболее часто высыпания на щеках появляются на пищевой аллерген. В медицине аллергия на щеках у детей классифицируется, как диатез. Это состояние доставляет ребенку дискомфорт. Малыш проявляет беспокойство, капризничает и отказывается от еды.
Аллергические высыпания на щеках малыша чаще всего появляются в самом раннем возрасте (3-6 месяцев), проявляясь виде пятен ярко-красного цвета, при возникновении которых требуется обязательное лечение.
Причины покраснение на щеках у ребенка
Основной причиной возникновения аллергической реакции на щеках является особенность пищеварительной системы у новорожденных.
Это способствует быстрому всасыванию нерасщепленных молекул и особенно белков, в плазму крови. Благодаря антигенным свойствам возникает острая аллергическая реакция организма.
- Провоцирует появление аллергии раннее введение в рацион грудных детей прикормов, так как пищеварительная система не в состоянии их усвоить и переварить. Кроме того, очень часто встречаются случаи аллергического отторжения на насильственное кормление детей, когда детский организм не усваивает лишние продукты.
- Аллергическая реакция может возникнуть на присутствие в питании ребенка высокоаллергенных продуктов (цитрусовые, клубника, шоколад), а также несезонные фрукты и овощи, которые содержат нитраты и химические вещества, добавляемые для быстрейшего созревания и сохранности при длительной транспортировке.
- Нередко аллергия встречается в результате контакта со слишком яркими игрушками и низкокачественными красителями на одежде детей. Организм новорожденного ребенка не в состоянии справиться с поступающими аллергенами.
- Высыпания на щеках грудничка могут возникнуть в результате контакта с домашней пылью, животными, бытовыми химическими препаратами, такими, как мыло, шампуни, освежители воздуха и стиральный порошок для взрослого человека. Отмечаются случаи появления аллергии даже на воду, которая течет из крана, так как в нее добавляется хлор для обеззараживания.

Чтобы предотвратить появление аллергии в первую очередь необходимо сбалансировать режим питания у грудничка, избавившись от всех продуктов и вещей, которые провоцируют появление высыпаний на щечках. Как правило, после принятых мер, аллергические симптомы у грудничка возникают достаточно редко.
раздражение на лице у новорожденного
Нашла на просторах интернета
Движение новой жизни. Важную информация о протекании беременности и развитии плода можно получить, анализируя его шевеления в организме матери. Движение человеческого эмбриона фактически появляются на 21-й день развития — это сердечные сокращения.
Шевелением их пока назвать нельзя, ибо ещё долго, до 18-21-й недель они неощутимы для матери. В этот период (первый — начало второго триместра) формируется нервная система плода и мышечные ткани, к 8-й неделе беременности они уже достаточно развиты и взаимодействуют, то есть плод «готов» к шевелению. Первые шевеления, отличные от ритмических сокращений развивающихся мышечных волокон и сердцебиения, регистрируются в конце 8-й недели беременности. Это рефлекторные шевеления, вызываемые раздражением некоторых лицевых зон плода. C 10-й недели беременности к ним прибавляются шевеления, вызванные раздражением некоторых участков кожи.
Однако «серьезные», подобные осознанным, первые шевеления плода начинаются с 16-й недели беременности — в ответ на звуки и изменения интонации голоса матери.
На 17-й неделе беременности к ним добавляется мимика.
Наконец, на 18-й неделе шевеления плода становятся активными настолько, что ощущаются матерью. С этой недели плод может двигать пальцами, дотрагиваться до головы, причем шевеления плода похожи на осознанные — в ответ на слишком громкие звуки, например, он закрывает руками лицо. Как видим, все шевеления плода до 20-й недели беременности рефлекторны. С 20-й недели беременности первые шевеления плода ощущаются матерью, становятся регулярными, у него уже достаточно развит головной и спинной мозг. Наконец, с 24-й недели беременности и до конца беременности движения ребенка похожи на движения новорожденного. Полная сформированность представлений плода о комфорте достигается в третьем триместре. В этот период шевеления плода становятся осознанными и рациональными — он уже понимает, как может изменить свои условия, шевелясь. Плод отворачивается от громких звуков, активным шевелением массирует плаценту, если ощущает недостаток кислорода или питания. Если беременная женщина лежит на спине, тем самым сдавливая важные кровеносные сосуды, снабжающие плаценту кислородом, шевеления плода могут стать весьма активными — малыш бурно протестует против такой позы. Лежать беременным можно только на боку. Ощущения матери.
Первые шевеления плода ощущаются на 18 — 20 неделях беременности. Описания первых ощущений матери иногда полны поэзии («на плескание рыбки, трепетание бабочки…»), иногда более чем прозаичны («словно перильстатика»). Тем не менее, трогательность момента первых шевелений — одно из самых волнительных ощущений в жизни женщины, момент признания «живота» Ребенком. В период после 20-й недели беременности шевеления плода, поначалу непредсказуемые, полурефлекторные, постепенно, к 24-й неделе приобретают то значение, важность которого подчеркнута в начале — они становятся одним из показателей нормального развития. Кроме того, с этого периода шевеления плода становятся средством ведения диалога с матерью — движениями плод выражает свои ощущуния (тревогу, радость, удовольствие), ими же «отвечает» на эмоциональное состояние матери — может «притихнуть», если мама рада, или активно шевелиться, если она волнуется. Могут ли шевеления плода причинять боль? Если движения малыша слишком резки, продолжительны — что-то не так с его состоянием. В первую очередь в таких случаях мама должна изменить позу. Если это не помогает в течении нескольких часов, и шевеления плода остаются болезненными, следует обратиться к врачу. Очень интенсивные ощущения вызывает шевеление двойни. Это следует учитывать, если двойня подтверждена данными УЗИ. Что значат шевеления плода? Какие шевеления считать нормальными?
С 24 недели беременности могут отмечаться 10 — 15 шевелений в час, возможны прекращения шевелений на 3 часа. Это не должно беспокоить мать — ребенок просто спит. Однако если шевелений не ощущается 12 и более часов, следует немедленно обратиться к врачу. Также поводом для визита к акушеру являются чрезмерно активные или наоборот, вялые шевеления плода в течении нескольких суток, так как изменение активности шевелений в любую сторону может свидетельствовать о неблагополучном состояния плода. Внезапные резкие шевеления — признак недостаточного снабжения плода кислородом, обычно в результате неправильной позы матери (лежит на спине или сидит, закинув ногу на ногу). Следует немедленно сменить позу, а если в течении нескольких часов активность шевелений не придет в норму — обратиться к врачу. Чтобы примерно оценить состояние ребенка по количеству шевелений, применяется тест Д. Пирсона «Считай до 10-ти». С 28-й недели беременности отмечайте время каждого десятого шевеления с 9 утра до 9 вечера. Количество таких отметок менее 10 означает возможную кислородную недостаточность плода и необходимость обратиться к врачу. Частота шевелений может увеличиваться к вечеру. Активнее всего плод двигается с 24-й по 32-ю неделю беременности. В конце третьего триместра и особенно к моменту родов количество шевелений может несколько снизиться, но интенсивность остается прежней или возрастает. По ощущуениям матери возможно вовремя заметить опасное тазовое предлежание. Объясняется это тем, что более активные шевеления ощущаются в результате движений конечностей плода. Если предлежание головное (норма), то шевеления плода ощущаются в верхних отделах матки. Если шевеления более отчетливы в ее нижних отделах, то возможно тазовое предлежание. Помните, что шевеления плода — его единственный способ пожаловаться на страдание. Чаще всего страдания вызываются гипоксией, кислородным голоданием, которую могут вызвать десятки причин. Пагубных последствий кислородного голодания можно избежать, ведь учащения и усиления шевелений плода — симптомы её ранней стадии….
Симптомы аллергии на щеках
При развитии заболевания в области щек клиническая картина проявляется следующими симптомами:
- гиперемия на пораженном участке кожи;
- воспаление слизистой оболочки рта, глаз и носа;
- увеличенные лимфоузлы;
- резкое повышение температуры тела;
- беспокойное поведение ребенка.
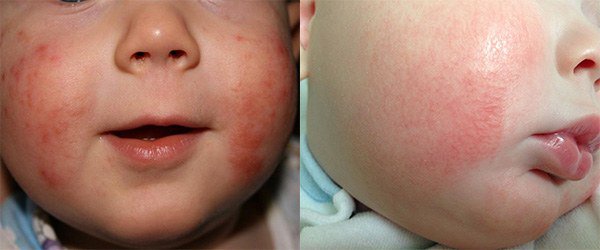
Мелкие высыпания на щеках с водянистым содержимым. Иногда пузыри вскрываются, и может образоваться воспалительный очаг. Достаточно часто аллергическая симптоматика перерастает в экзему, атопические дерматиты и т.д.
Симптомы пищевой аллергии
Определить пищевую аллергию можно при помощи характерных симптомов. Заболевание влияет на состояние кожи, кишечника и дыхательных органов, что не наилучшим образом сказывается на общем самочувствии грудничка.
В таблице приведены характерные признаки пищевой аллергии.
| Кожа | Возникает сыпь, краснота, волдыри, зуд, крапивница, опрелость, потница. Может появится отек Квинке. |
| Желудочно-кишечный тракт | Наблюдается понос, кал зеленоватого цвета, вздутие, колики, рвота, учащенные срыгивания. |
| Слизистые оболочки | Появляются выделения из носовой полости, заложенность, чихание. Аллергия поражает слизистую дыхательного тракта, из-за чего у грудничка выделяется мокрота, возникают кашель и хрипы. Иногда поражается слизистая глаз, что провоцирует появление конъюнктивита. |
| Общее состояние | У грудничка плохой аппетит. Ребенок капризничает, плохо спит, часто плачет. |
Некоторые симптомы схожи с признаками других заболеваний. Например, нарушенный стул может быть спутником не только пищевой аллергии, но и отравления.
Поставить точный диагноз сможет только врач-педиатр.

Лечение
Диагностировать аллергическое заболевание должен квалифицированный специалист в этой области, который способен определить, каким способом лучше лечить заболевание. Как правило, в каждом случае подбирается индивидуальная тактика лечения детей, в первую очередь предусматривающая исключение контакта с аллергенами.

- Практически в каждом случае рекомендуется назначение антигистаминных препаратов. В отличие от лечения взрослого пациента, для ребенка предпочтительно использовать жидкие растворы (капли, сироп). Они наиболее удобны в применении ребенку и не вызывают негативных побочных проявлений. Необходимая дозировка зависит от возраста малыша, общего состояния организма и тяжести выраженной симптоматики.
- Одними из самых распространенных препаратов для снятия аллергии у грудничка являются Полисорб (энтеросорбент) и Фенистил (капли, мазь). Нередко педиатры советуют проводить комбинированное лечение с одновременным смазыванием пораженных сыпью щечек и употреблением внутрь антигистаминных капель. Полисорб назначается для быстрого выведения различных аллергенов из организма. Кроме того, его преимуществом является неспособность всасывания в кровь. Поэтому этот энтеросорбент принято считать наиболее безопасным, который разрешен к применению для детей с первых дней жизни.
Народная медицина
Некоторые родители предпочитают справляться с аллергией у новорожденного ребенка при помощи народной медицины. Однако следует помнить, что даже самые безобидные препараты, включая травы, имеют свои противопоказания, поэтому прежде чем лечить аллергические проявления у грудничка, в обязательном порядке требуется предварительная консультация врача, чтобы не нанести вред организму малыша. Важно помнить, что такое лечение с осторожностью проводится в отношении детей раннего возраста.
Не следует забывать, что лечение лекарственными травами грудничка не может полностью заменить медикаментозную терапию. Лечить аллергию нужно комплексно, используя все средства. Только в этом случае лечение будет успешным.
Хорошим эффектом при лечении новорожденного малыша обладают компрессы и примочки с использованием аптечной ромашки, чабреца, чистотела. Эти травы способствуют быстрому избавлению от красных пятен на щеках.

Большое значение имеет соблюдение профилактических мер. Следует придерживаться гипоаллергенной диеты, исключив из питания ребенка вредные продукты.
Кроме того, рекомендуется своевременно нейтрализовать острый приступ аллергии, не допуская осложнений. И самое главное — все лечебные мероприятия должны выполняться только с разрешения лечащего врача. Только при таком подходе можно вывести антигены из организма пациента.
аллергия в паху у ребенка
Бывает так, что в результате слишком сильных эмоциональных переживаний или еще по каким-то причинам ребенок не может уснуть. Он может быть перевозбужденным, капризным, чересчур веселым — любым, только не готовым улечься в постель и смотреть сны до самого утра.
Помочь крохе снять излишнее напряжение помогут травы, натуральные ароматы и фиторецепты, проверенные многими поколениями.
Предлагаю вам познакомиться с некоторыми принципами фитолечения, а также запастись практическими знаниями на случай детской бессонницы.
Ароматерапия
Следует сразу отметить: тема эта не простая. Аптечные прилавки предлагают невероятно широкий ассортимент аромапрепаратов. Это и масла, и воды, и мази на основе экологически чистого растительного сырья. Наиболее часто используются различные эфирные масла. И это не удивительно, ведь они отличаются высокой активностью и обладают выраженным лечебным эффектом.
Как раз по причине их активности к эфирным маслам следует относиться с осторожностью, особенно когда мы говорим о детской ароматерапии.
При неправильном применении концентрированных масел можно не только не решить проблему, но даже осложнить — навредить ребенку. Поэтому, не отрицая высокой эффективности применения ароматерапии при нарушениях сна, начнем беседу не с рецептов, а с правил.
Перед началом ароматерапевтических процедур не забудьте проконсультироваться с педиатром. В частности, родители детей до 2 лет должны побеседовать с ароматерапевтом перед началом любых процедур с аромапрепаратами. Лечащий врач должен быть в курсе ваших намерений и планируемых мероприятий.
Затем обязательно масло следует протестировать на аллер- генность. Не слушайте знакомых, у которых уже был успешный опыт применения конкретного масла, а также не надо слепо доверять фармацевтам, подбирающим вам аромапрепарат в аптеке.
Каждый ребенок индивидуален, и его аллергический и иммунный статус тоже. Поэтому перед применением масел необходимо провести тест на их переносимость.
Капните масло на салфетку и дайте вдохнуть аромат малышу. Достаточно одного короткого вдоха. Этой же салфеткой мазните по тыльной стороне ручки ребенка. Если никакой аллергической реакции (покраснение, чихание, слезотечение, сыпь) в течение 3-4 часов не появится, можно осторожно провести первый аромасеанс.
Следующее правило — покупайте только качественный товар. Запомните: натуральные аромамасла могут продаваться только через аптечные пункты или специализированные магазины (в том числе и интернет-портал компании-производителя). Производство масел — это очень трудоемкий и дорогостоящий процесс, поэтому даже самый маленький флакон не может стоить, условно говоря, 30 рублей. Если доступность цены объясняют отечественным производством масла, — не верьте. Дешевая продукция представляет собой синтетические соединения, которые не пригодны ни для какой ароматерапии, а для детей особенно.
Определившись с выбором и купив в аптеке подходящие ароматические масла, храните их в недоступном для детей месте.
Аромарецепты
Аромамасла используют достаточно широко в медицинской практике. Их применяют при проведении сухих и влажных ингаляций, во время массажа и подготовки ванн. Каждый способ хорош по-своему и у каждого есть возрастные предпочтения и ограничения.
Для детей до 1 года не стоит использовать масло перечной мяты. Малышам до 6 лет совершенно не подходят масла чабреца, герани, розмарина и чайного дерева. Не рекомендуется использовать масло гвоздики, если вашему ребенку еще нет 12 лет. Остальные аромапрепараты подбираются индивидуально, как говорилось выше.
* * *
Если маленький ребенок очень беспокойный и никак не хочет засыпать уже которую ночь, можно попробовать искупать его в ванне с добавлением 3-5 капель лаванды. Чтобы масло хорошо растворилось в воде, его надо предварительно капнуть в столовую ложку молока или смешать с ложкой любого «транспортного» масла — абрикосового, вазелинового, льняного или подсолнечного. Полученную смесь вылить в ванну с теплой водой и купать малыша в течение 5-7 минут. После ванны необходимо искупать карапуза с мылом и ополоснуть большим количеством воды. Подобные ванны подходят даже для младенцев, главное — не забыть провести тест на переносимость аромамасла и проконсультироваться с врачом.
Еще одно прекрасное средство, в котором используется лаванда, — это холодная ингаляция. Капните капельку масла на кончик одеяла или дальний край подушки. В течение 3 часов оно будет активно испаряться, даря крохе расслабление и спокойный сон.
Цитрусовые масла (мандарина, апельсина и нероли) прекрасно расслабляют нервную систему и настраивают на долгий крепкий сон. Аромат римской ромашки, иланг-иланга, розы и мелиссы снимет стресс, накопившееся раздражение и усталость.
Ночной сон после аромасеанса с одним из этих масел будет освежающим и целебным.
Масла можно использовать по отдельности, а также в виде смеси, соединяя по капле 3-4 вида масла.
Перед сном беспокойным и перевозбужденным деткам отлично подойдет горячая ингаляция. Для ее приготовления (за 15-20 минут до начала аромасеанса) понадобятся аромалампа и купаж (смесь) масел. Налейте в чашу курительницы теплую воду (примерно на две трети), поставьте под нее свечу-таблетку и капните в воду смесь аромамасел. Хорошо проветрив помещение перед аромасеансом, для того чтобы воздух в спальне обновился и очистился, закройте окно и дверь.
Проведите с крохой все необходимые вечерние приготовления и уложите его в кроватку. Первый раз можно сократить время аромасеанса до 5 минут. Если результат окажется положительным, в следующий раз время ингаляции можно увеличить до 20-30 минут.
В насыщенной ароматами комнате ребенок расслабится и с удовольствием погрузится в «страну снов», после чего комнату можно вновь проветрить.
Аромамедальон с 2-3 каплями душистого масла — тоже прекрасное средство, нормализующее сон. В идеале рекомендуется использовать чистые масла, например, лаванды, иланг- иланга, мелиссы.
Повесьте медальон на шею малыша за ужином — и к моменту отхода ко сну он уже будет спокойным и расслабленным. Сон наступит быстро и легко.
Наконец, легкий, расслабляющий массаж — любимое занятие мам и малышей перед сном — тоже можно сделать с использованием ароматных масел. Только не забудьте про кожный тест — даже в самых незначительных количествах душистые масла обладают исключительной активностью и могут вызвать аллергию.
Смешайте каплю масла (цитрусового, лаванды или иланг- иланга) с каплей «транспортного» масла или порцией детского молочка (крема) и сделайте малышу обычный массаж, избегая особо нежных участков кожи. Личика и паха старайтесь не касаться. В остальном противопоказаний нет.
После массажа оденьте карапуза в теплую пижаму и уложите в постель. После подобной аромапроцедуры некоторые родители искренне удивляются скорости засыпания своих малышей. Нервная система и тело крохи быстро и естественно расслабляются. Так что здоровый ночной сон будет обеспечен всем членам семьи.
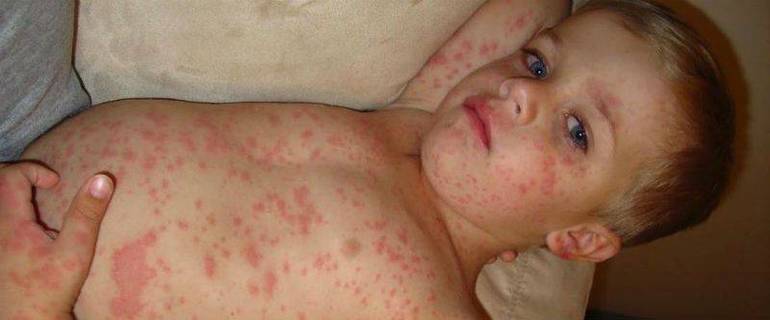
Разные виды реакций
Существует классификация крапивницы по причинам возникновения. Специалисты выделяют следующие виды:
- аллергическая;
- холодовая;
- механическая;
- солнечная;
- папулезная;
- иммунная (мастоцитоз).
Кроме того, принято выделять острую и хроническую крапивницу у грудничков. Первая форма заболевания возникает очень быстро. Признаки видны любому родителю или врачу. Такая крапивница лечится в течение месяца, но иногда симптомы пропадают уже через три дня. А вот хроническая форма болезни считается довольно серьёзной. Если признаки не исчезают в течение 6 месяцев, значит, лечение не даёт должного эффекта. В таком случае требуется консультация более опытного специалиста.
Лечение крапивницы у грудничка должно проходить под постоянным наблюдением врача, так как болезнь может протекать очень сложно. Специалисты выделяют 3 разновидности заболевания, в зависимости от формы течения:

- Лёгкая: характеризуется наличием пятен на коже, которые проходят через трое суток после появления.
- Средняя: сыпь покрывает всё тело ребёнка и сопровождается кашлем, повышением температуры и вялостью.
- тяжёлая: волдыри на коже и сильный отёк гортани.
У младенцев до года болезнь может протекать в любой форме, поэтому нужно тщательное наблюдение. Отёк Квинке может развиться всего за несколько минут, поэтому при появлении признаков крапивницы стоит немедленно вызвать скорую помощь или же лично обратиться в поликлинику по месту жительства.
Некоторые родители путают болезнь с краснухой, скарлатиной и даже ветрянкой, поэтому они считают своих детей опасными для окружающих. Крапивница не считается заразной болезнью. Даже братья и сёстры, находящиеся в тесном контакте, не заражаются друг от друга.
Что может быть аллергеном?
Как уже было сказано выше, чаще всего аллергию вызывают молоко и куриные яйца. Однако это далеко не весь список продуктов, которые не переносит организм грудничка.
Рассмотрим пищу, которая наиболее часто вызывают негативную реакцию:
- Цельное молоко;
- Каши на молоке;
- Грибы;
- Курица и куриные яйца;
- Шоколад и другие подобные сладости;
- Орехи;
- Черный чай, кофе;
- Овощи и фрукты яркого окраса, цитрусовые;
- Жирная рыба;
- Соленье, маринады, острые специи;
- Лук и чеснок;
- Еда и напитки, содержащие красители;
- Напитки с газом и алкоголь;
- Фаст-фуды.
Следуя гипоалергенной диете, необходимо отказаться от жаренной и копченой пищи. Исключить острую и очень жирную еду. Ограничить употребление полуфабрикатов и пищи, содержащей химические добавки. Важно пить 2-3 литра воды в день.
Рассмотрим список продуктов, которыми можно питаться:
- Натуральные кисломолочные нежирные продукты (сметана, йогурты, творог);
- Каши: гречка, овсянка, полента;
- Твердые нежирные сыры;
- Фрукты и овощи не яркого окраса;
- Нежирное мясо и рыба (судак, хек индейка или говядина, курятина противопоказана) и бульоны на их основе;
- Зеленый чай, вода.
Нельзя прибегать к обычным диетам для похудания.
Ежедневное меню кормящей матери должно содержать комплекс витаминов и полезных компонентов. Нужно кушать всего понемногу: яблоки, молочку, мясо, каши.