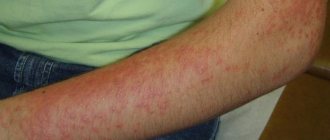
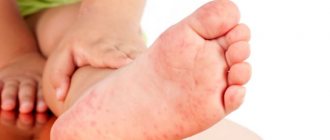
Аллергия – довольно распространенное заболевание. Она встречается как у детей, так и у взрослых. С медицинской точки зрения, аллергия – это реакция иммунной системы организма на попадающие в кровоток чужеродные белки. В ответ на вторжение организм начинает вырабатывать специфические антитела – гистамины.
Под их воздействием рецепторы человека начинают «давать отпор чужаку», то есть возникают всем известные симптомы аллергии. Через сколько проявляется аллергическая реакция и возникают симптомы, зависит от способа попадания аллергена в организм и индивидуальных особенностей больного. В статье читайте, через какое время проявляются разные виды аллергии.
Аллергия и кишечник
Пищеварительная система человека – это сложный функциональный комплекс, в задачи которого входит не только переваривание поглощенной еды с последующим удалением балластных компонентов.
Кишечник с первых дней жизни (а до этого – внутриутробно) влияет на формирование иммунного ответа.
От того, насколько стабилен и сбалансирован состав микрофлоры, начинающей населять стерильную поверхность слизистой оболочки пищеварительного тракта новорожденного, зависит и становление защитных механизмов, и их активность в будущем.
Таким образом, предпосылки для возникновения нарушений в иммунной системе появляются еще в раннем детском возрасте. Незрелый организм маленького ребенка вынужден адаптироваться к новым, порой враждебным для него условиям. Вначале справиться с угрозами помогает защита, полученная от матери (антитела, или специальные белковые комплексы, передаются через плаценту и с грудным молоком). Однако ее хватает лишь на несколько месяцев – после истечения этого срока ребенку нужно располагать уже собственным, пусть и несовершенным иммунитетом.
Желудочно-кишечный тракт – это физиологический барьер для антигенов, то есть чужеродных организму веществ. Он ежедневно задерживает сотни и тысячи патогенов – таких как:
Комментарии
Я точно не могу сказать, как долго она проходит, у каждого по разному. Вот например, у моего ребенка она длилась неделю, а у подружки около двух, трех недель. При аллергии, нам врач сразу выписал, чем кормить малыша, и чистку организма Полисорбом, и все.
практически месяц-при накопительной аллергии,если высыпает на что то конкретное 3-5 дней
А новые элементы сыпи не появляются больше? Вообще если аллерген убрали, то сыпь в первые дни перестает увеличиваться и в течение недели-двух основная сыпь сходит, а остаточная около месяца. И вряд ли может быть аллергия на грудное молоко!
5 дней — очень мало, аллерген выходит из организма очень долго. Пропейте курс энтеросгеля, и вы, и ребёнок, он поможет вывести аллерген.
а как вы принимаете энторосгель, сколько раз в день?
Три раза в день по чайной ложке ребёнку. В младенческом возрасте по кофейной ложечке делали, и не больше четырёх дней.
А как выглядит полисорб? Вообще-то это из той же области. Но не знаю, энтеросгесль дочка без проблем ела всегда, её даже забавляет консистенция такая гелевая.
Забыла дописать. Лучше чтобы через час после и за час до еды, но с мелкой у меня получалось хотя бы по полчасика до и после еды выдерживать. А взрослому по столовой ложке три раза в день.
Привет, смотря как и чем лечить пищевую аллергию, есть такие уникумы, которые вообще ничего не делают))) мы пили полисорб от аллергии 10 дней, а так почти месяц держится аллерген в организме человека!(((
Смотрите также
У сыночка неделю назад все тело покрылось красной сыпью, на плечиках даже корочки были. Я ела по персику в день и арбуза немного. Думаю от них это началось. Педиатр сказала сесть мне на гипоаллергенную диету.
Ровно две недели назад в 5,5 мес я решила начать давать доче прикорм. Решила с овощного пюре. Утром в субботу дала чайную ложку цветной капусты хайнц. Все было нормально. На след день в тоже время.
Ну вот и нас это коснулось, видимо ((( мы на ГВ полностью, малышу 1,5 месяца. Поела я халвы, хорошо так поела, дня три наверное. И у малыша высыпала аллергия. Дальше под кат Высыпания сначала были.
Началось с жалоб на жжение в области пупка и колики по всему телу,ощущение тошноты.Обратилисись к гастроэ-гу и 3 нед лечили кишечник:энтерол,тримедат,фасфалюгель,хилак форте. колики не проходили да еще крапивница пошла по телу после печенья типо юбилейное,конфет, творожка,сыра,яиц.
Сейчас дочке7,5 мес. я вообще в целом не соблюдала диеты, кушала все подряд. Мы еще полностью на ГВ. вот в начале ноября я ела много конфет , а также орехов(ну эта смесь с сухофруктами). и.
Опытные мамочки, помогите разобраться, пожалуйста. Что из этого пищевая аллергия? Может ли это быть аллергия контактная? Может ли это быть АД? И что будет, если это не лечить? Мы на ГВ полностью. 1. В две.
Ув. Ксения Сергеевна, нам 10мес, на ГВ, прикорм ввели с 5мес, но идеально чистой кожи после введения прикорма не было. Накапливалось видимо. Но не вызывало проблем у ребенка. Сейчас стадия обострения. Все это в «памперсе».
Уже не знаю что делать. Началось все недели 2назад, я придерживаюсь диеты на гв, выпила пол стакана сока покупного.на след. День у ребенка(4мес)покраснела щечка, я сок больше не пила. А через 2дня мы поехали к.
Уже четвертый день лечим. Даю Фенистил капли и мажу щечки бепантеном и детским кремом. Сейчас краснота не такая сильная, но очень шершавое личико. Продукт на который аллергия сразу убрали. Как долго это все будет проходить?
С тем, какие разновидности заболевания встречаются наиболее часто и сколько проходит аллергия, вы можете ознакомиться в данной статье.
Почему возникает аллергия от кишечника?
Однако дисбактериоз – это не окончательный диагноз, так как нарушение состава микроорганизмов – вовсе не самостоятельное заболевание. Во многих научных работах подчеркивается вторичный характер этой патологии – она формируется в результате таких причин как:
Заболевания пищеварительной системы (энтерит, колит, муковисцидоз, целиакия, лактазная недостаточность).- Нерациональное питание, применение антибактериальных препаратов (особенно важно для детей в первые месяцы жизни).
- Позднее прикладывание к груди или отсутствие естественного вскармливания.
- Длительное пребывание новорожденного в условиях медицинского учреждения (где могло произойти заселение кишечника неблагоприятными микроорганизмами).
- Инфекции у матери и ребенка, осложненное течение беременности и родов.
Аллергия может быть как следствием, так и первичной причиной развития дисбактериоза.
Она формируется не только из-за изменения состава микрофлоры – это лишь один из факторов. Имеет значение наследственная предрасположенность, массивное поступление антигенов на фоне ослабления иммунитета (инфекции, неправильно составленный рацион, применение лекарств). Если триггеры (провоцирующие факторы) объединяются, результатом становится возникновение чувствительности. При этом нарушение физиологического барьера кишечника может сыграть решающую роль.
Особенности возникновения аллергии
Впервые сталкиваясь с аллергией, многие люди не понимают, что представляет собой данное заболевание, какими проявлениями оно характеризуется, и сколько длятся его симптомы.
Аллергия является следствием гиперчувствительной реакции иммунной системы на попадающий в организм извне аллерген.
Вообще, главная задача иммунной системы – это защита организма от вирусов и бактерий, путем выработки антител для борьбы с ними.
При аллергической реакции иммунная система начинает борьбу с веществами, которые, как правило, являются безвредным для большинства людей, например: пылевые клещи, пыльца растений или лекарства. В результате чего проявляются симптомы аллергии, такие как крапивница, зуд и отек век, ринит (насморк), затрудненное дыхание, тошнота, отек Квинке и пр.
Аллергическая реакция не происходит после первичного контакта с аллергеном, так как в этом случае организм лишь распознает данное вещество. Например, в первый раз после ужаления пчелы у человека могут возникнуть только боль, покраснение и незначительный отек кожных покровов. Но если пчела ужалила вновь, может возникнуть крапивница или проблемы с дыханием. Это обусловлено реакцией иммунной системы.
Значительное количество людей (и даже совсем маленькие груднички) сталкиваются с аллергическими реакциями на какой-либо раздражитель минимум один раз в жизни. Симптомы, возникающие при аллергических реакциях, варьируются от легких, до тяжелых проявлений, угрожающих жизни.
В большинстве случаев аллергические реакции являются умеренными, и лечение в домашних условиях может облегчить многие симптомы. Аллергическая реакция является более серьезной, когда возникает отек Квинке, затрудняющий дыхание или анафилаксия, при которой несвоевременное оказание медицинской помощи может привести к летальному исходу.
Симптомы
Аллергия, обусловленная нарушениями со стороны пищеварительной системы, может проявляться по-разному, и вовсе не ограничивается признаками поражения желудка и кишечника. Реакцию могут вызывать следующие группы антигенов:
- пищевые (рыба, коровье молоко, цитрусовые, арахис);
- ингаляционные (шерсть животных, бытовая пыль, пыльца);
- лекарственные (антибиотики, витамины, нестероидные противовоспалительные препараты);
- инфекционные (бактерии, вирусы, грибы, паразиты);
- контактные (металлы, химикаты, косметика, латекс).
Есть несколько основных форм течения, развивающихся при чувствительности к названным триггерам. Рассмотрим их подробнее.
Это заболевание, в основе развития которого лежит наследственная предрасположенность – то есть наличие генов, обусловливающих избыточную продукцию антител класса IgE. У детей первых лет жизни наиболее значимую роль играют белки, получаемые с пищей: молоком, яйцами, злаками. Именно в это время дисбактериоз кишечника может привести к существенным изменениям иммунного ответа и развитию заболевания, для которого характерны такие симптомы как:
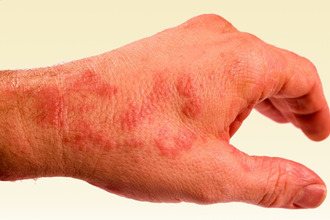
Сыпь на коже. Она представлена узелками, пузырьками, пятнами, бляшками; элементы часто мокнут, покрываются корочками. Области локализации – лицо (без поражения носогубного треугольника), конечности, ягодицы, разные участки туловища.- Зуд. Достаточно сильный, приводит к расчесам, следы которых можно видеть на коже пациентов даже при быстром осмотре.
- Сухость. Больные жалуются на стянутость, шелушение, порой – возникновение трещин.
Также характерно утолщение кожи и усиление ее рисунка (лихенификация), наличие участков покраснения, эрозий. Вероятно поражение ногтевых пластин.
Это патология, проявляющаяся остро – в виде единичного эпизода или рецидивирующих признаков (стихание симптомов, а затем – возобновление спустя небольшой промежуток времени). Ее характеризуют такие изменения кожи как:
Это комплексное поражение слизистой оболочки носа и глаз. Симптомы возникают остро, быстро нарастают. Аллергия кишечника проявляется такими признаками как:
- Покраснение.
- Зуд.
- Слезотечение.
- Обильное выделение слизистого секрета из носа.
- Приступообразное чихание.
- Отек (особенно заметен на веках, которые иногда почти смыкаются).
Характерно наличие неблагоприятных изменений с обеих сторон. Не всегда возникает ярко выраженный насморк – в некоторых случаях слизь стекает по задней стенке глотки, тогда как нос не дышит из-за отека. Расчесывание глаз, спровоцированное зудом, может служить причиной присоединения вторичной инфекции (характерна болезненность, появление гноя).
В простом понимании это расстройство функций кишечника, вызванное воспалительным процессом, обусловленным контактом с провоцирующими веществами. Может проявляться следующими изменениями:
- снижение или отсутствие аппетита;
- тошнота, рвота;
- боль в животе;
- метеоризм;
- диарея.
Аллергия кишечника протекает остро или хронически, может приводить к истощению, развитию анемии (снижению показателей эритроцитов и гемоглобина крови).
Эффективность аутолимфоцитотерапии при лечении кишечной аллергии
При оценке отдаленных результатов лечения желудочно-кишечной аллергии эффективность АЛТ подтверждается продолжительностью сроков ремиссии:
- 75%
Ремиссия сроком более 5 лет —
в 75% случаев - 14%
Ремиссия сроком от 1 до 5 лет — у 14% больных
- 11%
Ремиссия менее года наблюдалась у 11% пациентов
Преимущества лечения аллергии на кишечную микрофлору с помощью АЛТ
- Лечим причину заболевания, а не его симптомы
- Минимум противопоказаний
- Не требуется госпитализация и отрыв от работы
- Курс лечения — всего 3-4 недели
- 1 процедура занимает всего 1-2 часа времени
- Возможно проведение лечения при отсутствии стойких ремиссий
- Аутолимфоцитотерапию можно сочетать с любым симптоматическим лечением
- МЕТОД РАЗРЕШЕН ФЕДЕРАЛЬНОЙ СЛУЖБОЙ ПО НАДЗОРУ В СФЕРЕ ЗДРАВООХРАНЕНИЯ
Лечение
Дисбаланс микрофлоры кишечника – это вторичное нарушение; целью терапии является воздействие на первопричину возникновения патологического процесса. Это может быть воспаление (не всегда инфекционной природы), ферментная недостаточность, функциональные изменения – например, неэффективная моторика пищеварительного тракта. Основной провоцирующий фактор нужно устранить; для этого используются способы, описанные в таблице:
| Методы | |||||
| Основные | Дополнительные | ||||
| Элиминация | Применение противоаллергических препаратов | Диета | Использование пробиотиков | Лечение первичной патологии пищеварительного тракта | |
| Цель | Уберечь чувствительный организм от контакта с триггером. | Прекратить развитие реакции и убрать симптомы | Улучшить состояние желудка, кишечника, исключить раздражение слизистой оболочки. | Коррекция состава микрофлоры и качества иммунного ответа | Снижение активности воспалительного процесса, нормализация функции кишечника |
| Алгоритм выполнения | Устранение провоцирующих веществ из зоны соприкосновения: влажная уборка пыли, отказ от употребления причинно-значимого пищевого продукта, содержания животных, отъезд в безопасный регион во время пыления растений. | Назначение таблеток, мазей, капель с антигистаминными (Зиртек, Фенистил), кромонами (Интал, Кетотифен) и топическими глюкокортикостеродами (Элоком, Мометазон) на ограниченный период времени (несколько дней, недель). В острой стадии могут понадобиться сорбенты (Смекта, Белый уголь). | Рекомендуется готовить на пару, варить, тушить или запекать еду. Стоит выбирать продукты, богатые клетчаткой (овощи, фрукты, крупы), а также пищу с низким уровнем аллергенности (исключив цитрусовые, томаты, морепродукты, арахис). Нельзя есть острые приправы, употреблять газированные напитки, алкоголь, жирные и жареные блюда. | Прием препаратов, содержащих полезные бактерии и вещества, стимулирующие их рост (Лацидофил, Бифиформ, Лактулоза, Хилак форте). | Необходимо рациональное питание, прием медикаментов: прокинетиков (Мотилиум), ферментов (Мезим), иногда – антибиотиков (Имипенем). |
Таким образом, нет единственного лекарства – нужен комплексный подход.
Не стоит использовать чрезмерно агрессивные методы – например, противопоказана чистка кишечника с помощью голодания.
Она приводит к возникновению дефектов слизистой оболочки пищеварительного тракта, истощению, анемии, снижает сопротивляемость инфекциям и, в целом, не дает того эффекта, которого можно добиться с помощью коррекции рациона (при нормальной его калорийности) и адекватной лекарственной терапии.
Вы используете устаревший веб-браузер. Пожалуйста, обновите его.
Чем быстрее пациент будет освобожден от гнетущего влияния больничной жизни, тем быстрее он выздоровеет. Чарли Мэйо
Аллергическое поражение желудочно-кишечного тракта у ребенка
Так, при сывороточной болезни, бронхиальной астме, поллинозе, крапивнице, отеке Квинке, лекарственной аллергии наблюдаются нарушения функций кишок аллергического характера. С другой стороны, воспалительные и атрофические изменения в слизистой оболочке кишок повышают вероятность всасывания пищевых и лекарственных антигенов и благоприятствуют вторичной сенсибилизации организма. При этом может играть роль снижение продукции секреторного IgA, препятствующего в норме проникновению через кишечную стенку экзоантигенов. Аллергическое поражение кишок чаще всего возникает при пищевой и лекарственной аллергии, а также на почве сенсибилизации к аутомикрофлоре.
Аллергические энтеро- и колопатии могут развиваться вторично на почве дисбактериоза, хронических энтеритов, колитов, холециститов за счет сенсибилизации к аутомикрофлоре, тканевым антигенам, а особенно часто к пищевым антигенам и различным пищевым добавкам (консерванты, красители, антибактериальные вещества и др.).
Следовательно, кишечные дисфункции в одних случаях являются следствием и проявлением общего аллергоза, в других — аллергический компонент может быть существенным патогенетическим фактором хронического патологического процесса в органе самой различной этиологии.
Проявление аллергического поражения желудочно-кишечного тракта у ребенка.
У ребенка первых месяцев жизни употребление пищевого аллергена может вызвать обильную многократную рвоту и одновременно частый жидкий стул. Это очень напоминает симптомы острого отравления или кишечной инфекции.
В некоторых случаях клиническая картина напоминает острый аппендицит, непроходимость кишок, тромбоз мезентериальных сосудов. Коликообразная боль в животе и болезненность при пальпации, повышение температуры тела, рвота, задержка стула или, наоборот, понос, а также тахикардия, падение АД, лейкоцитоз в крови позволяют заподозрить брюшную катастрофу. Однако быстрый эффект от приема антиаллергических средств, наличие общих аллергических симптомов (крапивница, отек Квинке, бронхоспазм, мигрень и др.) и благополучный в большинстве случаев исход помогают поставить правильный диагноз. Алиментарная аллергическая реакция может повторяться у одного и того же больного при приеме непереносимого продукта.
У многих матерей вырабатывается полезная привычка рассматривать стул своего ребенка. Основную тревогу у них может вызвать наличие слизи, иногда в значительном количестве, или прожилок крови. Такие отклонения характерны для аллергического воспаления толстой кишки. В дальнейшем на этой основе формируются серьезные хронические заболевания кишечника.
Все дело в том, насколько глубоко поражена стенка кишечника или желудка. Если срок заболевания еще короток и аллергическое воспаление захватило только поверхностные слои слизистой оболочки, — это приводит к нарушению процессов переваривания и усвоения пищи. При вовлечении более глубоких слоев возможно утолщение стенки и сужение просвета кишки. Тут уж не миновать тяжелых хронических запоров и мучительных болей в животе. Если такое сужение формируется в верхних отделах желудочно-кишечного тракта, то создаются условия для заброса кислого желудочного сока в пищевод, особенно при длительном нахождении ребенка в горизонтальном положении, например, во время ночного сна. Такие забросы могут вызвать рефлекторный спазм бронхов и приступ удушья. Почти всем современным родителям знаком специальный медицинский термин дисбактериоз. Это не что иное, как нарушение внутрикишечной экологии.
Обычно оно возникает после кишечных инфекций или длительного приема антибиотиков, но и аллергическое воспаление так же закономерно разрушает полноценное состояние естественной микробной флоры. Многие микробы, безвредные в здоровом организме, получают при пищевой аллергии возможность интенсивно размножаться и распространяться из мест своего обычного обитания в стерильные органы, вызывая болезненные процессы.
Вот почему все дети с аллергическими заболеваниями, имеющие желудочно-кишечные симптомы, должны проходить углубленное обследование как у аллерголога, так и у гастроэнтеролога.
Как нужно обследовать ребенка?
Специальное аллергологическое исследование с применением кожных проб с соответствующим антигеном, выявление специфических антител в сыворотке крови и сенсибилизации лимфоцитов к тому или иному аллергену позволяют установить истинную природу заболевания.
В кале иногда находят повышенное количество слизи, лейкоцитов, эозинофильных гранулоцитов. Слизистая оболочка кишки при эндоскопии может быть гиперемирована, отечна. При гистоморфо-логическом исследовании выявляют клеточную, преимущественно лимфоцитарную, эозинофильную или плазмоклеточную инфильтрацию, увеличение слизеобразующих бокаловидных клеток, иногда расширение капилляров, отек, геморрагии. В легких случаях биопсия кишок патологии не обнаруживает.
В период обострения может измениться характер электроколо-графической кривой: учащается ритм сокращений, тонические волны и участки повышения моторной функции чередуются с явлениями спазма и атонии.
Дифференцировать аллергические электроколопатии необходимо от инфекционных, паразитарных, опухолевых заболеваний кишок, от острого аппендицита, тромбоза брыжеечных сосудов.
Лечение.
Рекомендуются диета, медикаментозные средства, физические факторы, лекарственные растения, минеральные воды. В зависимости от превалирования клинических симптомов (боль в животе, понос, запор) дифференцируется диета и фармакотерапия.
При запоре первостепенное значение имеет соответствующая диета, содержащая достаточное количество растительной клетчатки и других продуктов, усиливающих перистальтику. Обычно назначают диету № 3 по Певзнеру.
В рацион питания можно включать разнообразные напитки, газированные, в холодном виде; хлеб ржаной или содержащий отруби, хрустящие хлебцы с отрубями; молочнокислые продукты однодневные (кефир, ацидофильное молоко, простокваша), сметану, творог, сливки; сливочное, растительное масло; мясо и рыбу в любом виде; супы в большом количестве овощные и фруктовые, желательно в холодном виде, можно мясные, рыбные.
Крупы и мучные изделия: гречневая, ячневая, перловая, рассыпчатые каши, чечевица. Яйца вкрутую. Овощи и фрукты в большом количестве сырые, особенно морковь, чернослив, квашеная капуста, абрикосы.
Сладкие блюда: в большом количестве мед, компоты, варенье. Закуски и соусы разнообразные.
Исключаются кисели, крепкий чай, какао, шоколад, слизистые супы, протертые каши, сдобное тесто, ограничиваются блюда и напитки в горячем виде.
При поносе пищевые вещества должны минимально раздражать слизистую оболочку кишок. Из диеты исключают все продукты, стимулирующие опорожнение кишок, вводят вещества, уменьшающие перистальтику. Этим требованиям удовлетворяет диета № 4.
При назначении ее больные должны соблюдать постельный режим, пищу принимать 5—6 раз в день небольшими порциями. Химический состав диеты: белка 75 г, жира 50 г, углеводов 250—300 г, 8374—9211 Дж (калорий — 2000—2200). Поваренную соль ограничивают.
В рацион питания можно включать крепкий горячий чай, кофе, какао на воде, отвар из черники, белые сухари, сухое, несдобное печенье; молочные продукты: кефир и простоквашу трехдневную, свежий творог в протертом виде; масло сливочное в небольшом количестве; яйца и яичные блюда в ограниченном количестве; некрепкий куриный бульон, слизистые супы на воде с небольшим количеством масла, рисовый или овсяный отвар.
Мясо можно употреблять в ограниченном количестве в виде паровых котлет, кнелей и фрикаделек, в которые вместо хлеба рекомендуется добавлять рис с протертым чесноком, куры и рыбу нежирных сортов в отварном рубленом виде.
Крупы и мучные блюда: протертая каша на воде, паровой пудинг из протертой крупы.
Сладкое: кисель или желе, можно из сушеных фруктов, сахар и сахаристые вещества в ограниченном количестве.
Из рациона исключают пряности, острые и соленые приправы и блюда, овощи, фрукты, черный хлеб, молоко и свежие кислые молочные продукты, жирные сорта мяса и рыбы, холодные напитки и блюда, сдобное тесто и пироги.
Наряду с указанными общими принципами диетотерапии при составлении пищевого рациона больных необходимо исключить продукты-аллергены. Для этого на основании данных аллергологического анамнеза, кожных проб и серологических реакций выявляют продукты, которые могут быть аллергенами у данного больного. Часто наблюдается поливалентная аллергия, поэтому необходимо, по возможности, полностью прекратить контакт с соответствующими медикаментами, растениями, пылевыми, эпидермальными или другими антигенами.
Большое значение имеет исключение паразитарной инвазии как аллергизирующего фактора, для чего необходимо исследовать дуоденальное содержимое и кал на простейшие и яйца глист.
Неспецифическую сенсибилизацию проводят с помощью антигистаминных препаратов (димедрол по 0,03—0,05 г, тавегил по 0,01 г 2 раза в день, фенкарол или бикарфен по 0,025 г 3—4 раза в сутки, перитол по 0,04 г или диазолин по 0,05—0,1—0,2 г 1—2 раза в сутки). В более тяжелых случаях можно назначать глюкокортикостероидные препараты внутрь, внутримышечно, внутривенно или ректально.
При сочетании аллергической энтеропатии и аллергического колита целесообразна специфическая микробная гипосенсибилизация восходящими дозами аллергенов кишечной палочки, протея, стрептококка, стафилококка в зависимости от характера выявленной сенсибилизации.
Большое значение имеют седативная и психотерапия, ферментативные препараты (фестал, панзинорм, мексаза, панкреатин, панфермент, холензим и др.), ограничение, как правило, антибиотиков и других антибактериальных средств.
Лечение аллергического ринита
В первую очередь терапия предусматривает проведение комплекса элиминационных мероприятий по устранению контакта с аллергенами. К элиминационным мероприятиям относятся меры по снижению концентрации аэроаллергенов в жилых помещениях за счет регулярной уборки, устранению домашних животных, птиц, тараканов, очагов плесени, пищевых продуктов и лекарственных средств, уменьшению контакта с пыльцевыми аллергенами в период цветения, устранению пассивного курения.
С целью элиминации аллергенов используют промывание носовой полости с различными солевыми растворами. Однако очень важно, чтобы эти препараты не только хорошо вымывали частицы, но и увлажняли слизистую оболочку, оказывали терапевтическое, противоотечное воздействие, а по своим физико-химическим свойствам и составу были близки к назальному секрету человека.
Промывающий раствор обязательно должен быть в компактной упаковке, снабженной распылителем для удобного и быстрого использования.
Для удаления пыльцы ребенку слегка запрокидывают голову и делают по два впрыска в каждую ноздрю. Затем ребенка просят тщательно высморкаться. Процедуру следует повторить 2–4 раза для смягчения и увлажнения слизистой носа.
Препарат для промывания полости носа (например, «Хьюмер» «Аква Марис», «Ризосин», «Физиомер») рекомендуется хранить в аптечке. Родителям можно советовать снабжать им ребенка перед посещением детское учреждение.
Быстрое и своевременное промывание полости носа с помощью противоотечных препаратов приводит к эффективному удалению причинных аллергенов из полости носа, тем самым не позволяя им проникать в организм ребенка и запускать механизм аллергии. В настоящее время подобную элиминационную терапию принято рассматривать как первый этап лечения аллергического ринита.
Фармакотерапия аллергических ринитов направлена на устранение симптомов заболевания, воспаления в слизистой оболочке носа и предупреждения его возникновения необратимых изменений в виде утолщения слизистой оболочки носовых раковин и включает назначение.
С этой целью используются препараты применяемые внутрь, так и топические (местно действующие) препараты следующие лекарственные препараты.
Антигистаминные препараты.
При аллергических реакциях иммунная система объявляет ложную тревогу и на обычные вещества, такие как пыльца растений, домашняя пыль. Получив сигнал различные иммунные клетки выделяют сильные вещества – медиаторы, хранящиеся в специальных гранулах в клетках и в организме развивается бурная реакция и обострение заболевания. Одним из важных медиаторов, который вызывает симптомы аллергии – спазм бронхов, чихание, кашель, слезотечение, зуд, секрецию слюнных и бронхиальных желез — является гистамин. Действие гистамина связано с его влиянием на специфические рецепторы, расположенные на поверхности клеток различных органов и тканей. Так как эти рецепторы широко распространены в организме ( в коже, легких, слизистой желудочно-кишечного тракта), то и действие гистамина проявляется очень быстро и разнообразно. Препятствовать действию гистамина могут препараты, которые блокируют гистаминовые рецепторы, т.е. временно закрывают их и не дают соединиться с ними гистамину. Эти препараты называются антигистаминами. Они блокируют только гистаминовые рецепторы, т.е. действуют селективно, выборочно.
В терапии детей предпочтение отдается антигистаминным препаратам второго поколения. Антигистамины применяются для быстрой ликвидации аллергических проявлений при симптоматическом лечении сезонной сенной лихорадки, аллергического ринита и конъюнктивита, атопических дерматитах. “Старые” антигистамины сегодня применяются редко, так как созданы препараты, второго и третьего поколения, которые имеют высокий клинический эффект и редко побочные проявления. У маленьких детей применяют зиртек, кларитин, кетотифен. У детей старшего возраста и подростков — телфаст, кестин, кларитин, симплекс. Местные антигистаминные препараты (вибрацил, левокабастин, азеластин) назначается в виде капель в нос или назального спрея.
Кромоны
В терапии аллергического ринита, как и в случае лечения бронхиальной астмы, применяется профилактическое лечение кромогликатом натрия (кромолин, ломузол, кромоглин). Этот препарат эффективен при лечении легкого и среднетяжелого аллергического ринита. В случае регулярных сезонных обострений препараты кромогликата натрия следует назначать за 1-2 недели до предполагаемого обострения. Эффект при лечении кромогликатами в виде назальных или глазных капель наступает через несколько дней. Курс лечения продолжается от нескольких дней до 2-3 месяцев.
Для больных аллергическим конъюнктивитом, проявляющимся воспалением слизистых оболочек глаза (покраснением, отеком, зудом, слезотечением) кромогликат выпускается в виде глазных капель (Оптикром, Хай-кром).
Антихолинергические препараты
Из лекарственных средств этой группы наиболее широко используется ипратропиум бромид. Он способствует уменьшению отделяемого (ринореи) и отека слизистой оболочки носа.
Назальные кортикостероидные препараты беклометазон (альдецин) и флютиказон (фликсоназе) обладают выраженным противовоспалительным эффектом. Эти лекарственные средства назначают при тяжелом и среднетяжелом течении аллергических ринитов, при отсутствии эффекта от антигистаминные средств и кромонов. В среднем, достаточно месячного курса лечения назальными стероидами. Доза определяется врачом, частота введения — 1-2 раза в день. В случае хронического течения аллергического круглогодичного ринита после курса топических стероидов, целесообразно продолжить лечение назальными кромонами.
Для лечения сочетанной тяжелой бронхиальной астмы и аллергического ринита будет целесообразно использовать одну и ту же группу топических кортикостероидов, например беклометазон в виде дозирующего аэрозоля и в виде назального спрея. Применение назальных стероидов в этом случае приводит не только к восстановлению носового дыхание, но и к более быстрому купированию бронхиальной обструкции. Кроме того, купирование аллергического воспаления в носовой полости оказывает положительное лечебное воздействие на течение аллергического конънктивита. Необходимо учитывать общую дозу назначаемых глюкокортикостероидов.
Деконгестанты — это сосудосуживающие средства для восстановление носового дыхания. Применяют их в виде капель и назальных аэрозолей. Их действие носит исключительно симптоматический характер. Ограничением к использованию препаратов этой группы являются побочные эффекты. Одно из них – развитие, так называемого, “медикаментозного” ринита при длительном применении.
Специфическая иммунотерапия — метод лечения, направленный на снижение чувствительности организма к аллергенам. Проведение этого вида терапии показано пациентам, страдающих аллергическим ринитом, с четко установленными аллергенами, при наличии определенных показаний и отсутствии противопоказаний, определяемых аллергологом.
Чем кормить ребенка?
После родов в первые полгода рекомендуется употреблять только запеченную или вареную еду
Молочные каши, шоколад и локо имеют в своем составе молоко, которое является частым источником возникновения аллергии.
Разрешенные продукты:
- творог;
- йогурт;
- кефир;
- сыр твердый;
- каши на воде;
- светлые овощи и фрукты;
- курятина и постная говядина;
- нежирная рыба;
- сливочное и растительное масло;
- вода, чай зеленый морс, компот;
- бульон, суп.
Продукты, которые нужно исключить из рациона:
- сыр мягкий;
- орехи;
- грибы;
- каши молочные;
- икра;
- морепродукты;
- сладости;
- шоколад;
- мед;
- жирная рыба;
- цитрусовые;
- цветные овощи, ягоды, фрукты;
- алкоголь, квас и газированные напитки;
- маринады;
- острые приправы;
- кофе;
- специи;
- соусы;
- какао;
- полуфабрикаты;
- фаст-фуд;
- консерванты.
Продукты питания, которые можно давать детям:
- молоко коровье цельное;
- макароны;
- сметана;
- чай черный;
- мясо кролика и свинина;
- сахар;
- соль;
- хлебобулочная продукция;
- овощи сырые;
- каша манная;
- соки свежевыжатые, разбавленные на половину с водой;
- яйца куриные яйца.
Если у ребенка возникла аллергия на куриные яйца, то их можно заменить перепелиными.
Помимо детской диеты, маме также следует придерживаться строгой диеты.
. Соленья и жареная еда полностью исключается из рациона. Для того чтобы организм матери работал правильно следует пить достаточное количество воды.
Факторы риска
Риск аллергии у грудного ребенка повышается, если его родители страдают аллергическими заболеваниями, ревматизмом, болезнями органов пищеварения.
Большое влияние на иммунную систему ребенка оказывают токсикозы матери в период беременности, работа во вредных условиях, активное и пассивное курение, перенесенные во время беременности инфекции и принимаемые лекарства.
Имеет значение рацион питания беременной женщины и кормящей матери. Такие продукты, как икра и орехи, яйца и шоколад, кофе и какао, экзотические фрукты и морепродукты повышают риск развития аллергии у детей и их беременных мам.
Риск аллергии у ребенка увеличивается после перенесенных им кишечных и воздушно-капельных инфекций.
Причиной пищевой аллергии у детей на искусственном вскармливании может быть белок коровьего молока. В таких случаях приходится переводить ребенка на специальные смеси.
При этом процессы брожения в кишечнике увеличивают проницаемость кишечной стенки для аллергенов пищи. В ответ на проникновение аллергена в кровь, иммунная система начинает вырабатывать антитела. Таким образом, раскручивается маховик аллергической реакции.
Как помочь малышу
Начинают лечение с исключения аллергенного продукта из меню и составления подходящей диеты для мамы. Нередко негативная реакция у грудничков бывает на белок, коровье молоко, куриные яйца и цветные овощи. В данном случае поможет гипоаллергенная диета, о принципах которой можно прочитать здесь.
Когда нельзя определить на какую еду у грудничка отрицательная реакция, из рациона убирают все потенциальные аллергены на две недели. Затем продукты постепенно вводят в меню по-одному не чаще чем в два-три дня.
Иногда ребенку назначают медикаментозное лечение. Препараты назначает только врач! Для снятия кожного зуда, пятен и сыпи используют Энтеросгель. Это безопасная для грудничков паста, которая выводит токсины и очищает организм. С одного месяца можно применять Фенистил гель. Однако он не подходит для обширных и воспаленных кожных участков.
Для снятия слезоточивости и раздраженности глаз для грудничков в возрасте одного месяца назначают капли Зиртек, после полугода – капли Фенистил. Учтите, что последние вызывают сильное побочное действие. При нарушении в работе пищеварения можно принимать активированный уголь.
Не рекомендуется давать детям Супрастин, Тавегил и другие сильнодействующие антигистаминные препараты. Они оперативно и эффективно снимают аллергическую реакцию, однако действие таких средств проходит очень быстро. Частый прием подобных таблеток вызывает сильную побочную реакцию, среди которой нарушение в работе нервных клеток, головокружение и нарушение координации, заторможенность.
Для детей на смешанном или искусственном вскармливании нужно правильно подобрать смесь, в состав которой не должно входит коровье молоко. Тщательно читайте состав и изучайте упаковку перед покупкой. Учтите, что докорм и ранний переход на прикорм, негативно влияет на самочувствие и развитие ребенка! Какую смесь выбрать для малыша, читайте в статье “Правила смешанного вскармливания”.
Симптомы аллергии у грудных детей
Мишенями пищевой аллергии у детей грудного возраста являются кожа, кишечник и верхние дыхательные пути.
Чаще при аллергии наблюдаются явления дерматита: зуд, сыпь, покраснение и шелушение, мокнутие и образование корок. Первыми поражаются кожа щек, заушных складок, волосистой части головы, затем разгибательных поверхностей конечностей и ягодичных складок.
Поскольку пищевые аллергены поступают через кишечник, аллергия у грудничков чаще всего сопровождается симптомами расстройств пищеварения. Ребенок срыгивает пищу и кричит из-за болей в животе. Мама отмечает вздутие живота, запор или и появление жидкого стула у ребенка.
Третьей мишенью для аллергенов становится дыхательная система. Появляются симптомы аллергического ринита: заложенность носа, насморк, чихание. Редко может возникать сужение бронхов — бронхоспазм. Его признаки — одышка, удушье, свистящие хрипы. Затруднение дыхания угрожает жизни ребенка и требует немедленной госпитализации!
Типы аллергий
Пищевая аллергия – распространенное заболевание среди грудничков. Ведь организм малышей только привыкает к новым условиям жизни и не всегда принимает новые продукты.
Интересно, что в первые две-три недели практически у каждого малыша появляются красные пятнышки на лице. Сыпь проявляется из-за гормонов мамы, которые малыш получает еще в утробе. Однако такая аллергия проходит сама в первый месяц после рождения и не требует лечения.

Пищевая аллергия носит другой характер и проявляется не только в виде сыпи.
Такую реакцию нужно лечить при помощи специальной диеты, в редких случаях – при помощи лекарственных средств. Однако помните, что препараты может назначать только врач! Самолечение только усугубить проблему и приведет к осложнениям!
Лечение аллергии у детей грудного возраста
Первое направление в лечении аллергии — прекращение поступления аллергена в организм малыша. Что для этого требуется? При искусственном и смешанном вскармливании требуется полная замена коровьего молока на гипоаллергенные смеси.
Если же ребенок находится на естественном вскармливании, матери следует полностью исключить из своего рациона продукты, которые являются причиной аллергии у ребенка.
Мать должна вести пищевой дневник. В нем ежедневно записывать часы приема пищи, продукты, которые ел ребенок, время появления симптомов аллергии. Пищевой дневник поможет определить, на какие именно продукты малыш отвечает аллергической реакцией.
Вне периода обострения установить тип антигена можно при помощи иммунологического обследования и кожных проб.
Лекарственная терапия направлена на устранение симптомов аллергии, выведение антигена и восстановление нормальной работы пищеварительной системы.
В качестве симптоматического лечения аллергии у детей грудного возраста применяются антигистаминные препараты внутрь, в виде кремов и мазей — наружно.
Большое значение имеет выведение аллергена из пищеварительной системы при помощи энтеросорбентов и нормализация функции кишечника. Для лечения аллергии у детей грудного возраста как нельзя лучше подходит Энтеросгель. Частицы геля, словно губка, вбирают в себя чужеродные антигены и выводят их из организма. Энтеросгель снижает проницаемость эпителия кишечной стенки и значительно уменьшает вероятность попадания аллергена в кровоток.
Кроме того, Энтеросгель подавляет рост болезнетворных микроорганизмов, не угнетая размножение молочнокислых бактерий.
Еще одно направление в лечении аллергии у грудничков — восстановление микрофлоры кишечника. С этой целью назначаются пробиотики. Они заселяют кишечник малыша дружественной микрофлорой и препятствуют развитию патогенных микробов.
Пищевая аллергия: как не замучить себя диетой
Проходит ли пищевая аллергия с возрастом и как не навредить себе гипоаллергенной диетой, мы расспросили аллерголога-иммунолога, кандидата медицинских наук, старшего научного сотрудника ФГБУ «ГНЦ Институт иммунологии» ФМБА России Ольгу Игоревну Сидорович.
Ольга Игоревна, может ли ребенок перерасти пищевую аллергию?
Дети иногда перерастают аллергию, например, к молоку. Толерантность может наступить спустя годы. Хотя есть и такие, кто и во взрослом возрасте молоко не переносит. А вот аллергия на рыбу чаще всего остается на всю жизнь.
Бывает ли так, что пищевая аллергия со временем усиливается?
Предсказать это невозможно. Иногда все начинается с атопического дерматита, потом развивается в ринит, астму, а у кого-то, наоборот, в пубертатный период все проходит. Маркера, который показывает, что вот этот ребенок аллергию перерастет, а этот – нет, не существует.
С возрастом у ребенка прошла пищевая аллергия, но анализы по-прежнему ее показывают. Почему?
Положительные результаты часто бывают из-за перекрестов между продуктами.
Можно ли есть продукты, давшие положительную пробу?
Отвечая на такие вопросы, мы всегда смотрим на сочетание анализов, анамнеза и клинических проявлений.
Иногда анализ показывает, например, повышенный уровень иммуноглобулинов к определенным белкам, а пациент говорит: «Я это ем, и никогда у меня ничего не было». И пусть ест.
Мы не исключаем продукты, которые наши больные хорошо переносят. Рацион должен быть сбалансирован по жиро-углеводно-белковому составу, иначе можно довести себя до истощения.
Нужно ли пытаться вводить в рацион аллергика с поллинозом орехи, шоколад, морепродукты, цитрусовые, мед?
Смотря какой поллиноз. При деревянном поллинозе случается перекрестная реакция на орехи. Сегодня у меня на приеме была женщина. Сказала, что ела фундук и у нее чесалось горло. И очень удивилась, что это связано с поллинозом.
Не все свой поллиноз ассоциируют с яблоками, орехами, морковкой и чисткой картофеля: у сырого картофеля тоже перекрест с деревьями. Морепродукты, пожалуйста, ешьте; у настоящего шоколада тоже не должно быть никакого перекреста. А вот мед – это на 10% пыльца: при поллинозе, наверное, его вводить не стоит.
Но надо смотреть, пробовать. Если аллергик переносит продукт нормально, пусть ест.
Если у ребенка в 4 года много разной пищевой аллергии: коровье и козье молоко, яйца, глютен, курица и т.д., нужно ли вводить какие-то молочные продукты, например творог, масло сливочное?
Тут возникает вопрос: кто и как поставил диагноз? Если все это только по анализам и тестам определили, то есть раньше он все эти продукты ел, потом их ему аккуратно убрали, а теперь хотят вернуть, думаю, есть смысл ввести.
Если же есть клинические проявления аллергии, тут надо разбираться, с чем они связаны, и исключать причинно-значимые продукты. Но их надо чем-то заменять: важно, чтобы ребенок развивался, чтобы у него хватало белков, жиров и углеводов.
Ко мне часто приходят истощенные пациенты, которым кто-то когда-то назначил гипоаллергенную диету. Они годами сидят на рисе, хлебе и воде и заработали на этой почве кучу проблем.
Вы советуете аллергикам вводить новые продукты?
Конечно! Сейчас модно назначать всем гипоаллергенную диету. Крапивница – ничего не едим, дерматит – ничего не едим! А как – ничего не едим?! С умом надо подходить к питанию, разбираться, в чем причина симптомов.
Полезно ли ребенку-аллергику принимать витамин С и рыбий жир?
Относительно введения рыбьего жира и витаминов лучше проконсультироваться с педиатром, без назначения лечащего врача принимать эти препараты не рекомендуется.
Если у меня аллергия на треску и креветки, значит ли это, что нельзя есть другие виды рыбы и морепродуктов?
Не у всех пациентов с аллергией к рыбе есть реакция на ракообразных. Я бы даже сказала, мало у кого. Это две абсолютно разные группы аллергенов.
У меня есть пациенты с истинной аллергией к рыбе, но они едят креветки, крабов.
Однако, если есть аллергия и на рыбу, и на ракообразных, с большой долей вероятности можно говорить о перекрестных реакциях с другими видами рыбы и морепродуктов. Так что, скорее всего, их есть не стоит.
Молочные продукты и антибиотики в них – как понять, что именно вызывает аллергию?
Мы устанавливаем сенсибилизацию к белкам молока, а что может быть добавлено в молоко – нам неизвестно. Так что этот вопрос надо решать поэтапно: сначала выяснить, нет ли аллергии на молоко, а потом разбираться с антибиотиками.
При аллергии на плесень обычный сыр можно или тоже не стоит?
Это зависит от конкретного человека. Некоторые едят обычный сыр с удовольствием, у кого-то он вызывает реакцию. Кроме того, надо помнить, что сыр – гистаминолибератор, он может давать реакции даже у неаллергика. Такие реакции называются псевдоаллергическими.
Слышала мнение врача, что дети с пищевой аллергией на многие продукты (проявления на коже) не подвержены отеку Квинке. Так ли это?
Нет, это не так. Отек Квинке может возникнуть и у неаллергика, и у аллергика с многообразными проявлениями аллергии к различным продуктам.
Если не пробовали, скажем, клубнику, будет ли информативен анализ?
Нет. Если никогда не было поступления аллергена в организм, то, скорее всего, не будет и антител. Должна быть какая-то первичная сенсибилизация.
Почему не могут найти причину аллергии – не просто предположения и догадки, а именно точно установленную причину?
Причин аллергии очень много, это мультифакторная проблема.
Может ли питание влиять на запах ацетона изо рта и наличие его в моче? Ребенок три года сидит на безмолочной диете.
Связи между запахом ацетона изо рта и безмолочной диетой нет. Проконсультируйтесь со своим лечащим врачом, возможно, он назначит какие-то дополнительные обследования.
аллерголог-иммунолог, кандидат медицинских наук, старший научный сотрудник ФГБУ «ГНЦ Институт иммунологии» ФМБА России.
Подготовила Елена Туева
Источник: https://allergotop.com/allergoefir/pishchevaya-allergiya-kak-ne-zamuchit-sebya-dietoj